Fisiología humana/Sistema reproductor femenino
Introducción
[editar]Todos los seres vivos se reproducen. Esto es algo que diferencia a la vida de la no-vida. A pesar de que el sistema reproductivo es esencial para mantener viva a una especie, no es esencial para mantener viva a una persona. Este capítulo describe las diferentes partes del sistema reproductivo femenino: los órganos involucrados en el proceso de reproducción, las hormonas que regulan el cuerpo de una mujer, el ciclo menstrual, la ovulación y el embarazo, el papel de la mujer en la división genética, control natal, enfermedades de transmisión sexual y otras enfermedades y trastornos.
Reproducción
[editar]La reproducción se puede definir como el proceso por el cual un organismo continúa su especie. En el proceso reproductivo humano están involucradas dos clases de células sexuales (gametos): el gameto masculino (esperma) y el gameto femenino (huevo u óvulo). Estos dos gametos se encuentran dentro de los tubos uterinos de la hembra, ubicados uno a cada lado de la cavidad pélvica superior, y comienzan a crear un nuevo individuo.
Similitudes entre los sistemas reproductivos masculino y femenino
[editar]Los sistemas reproductivos del hombre y la mujer tienen algunas similitudes básicas y algunas diferencias especializadas. Son lo mismo porque la mayoría de los órganos reproductivos de ambos sexos se desarrollan a partir de tejido embrionario similar, lo que significa que son homólogos. Ambos sistemas tienen gónadas que producen (esperma y óvulo o huevo) y órganos sexuales. Y ambos sistemas experimentan la maduración de sus órganos reproductivos, que se vuelven funcionales durante la pubertad como resultado de que las gónadas secretan hormonas sexuales. En resumen, esta es una lista conocida de órganos sexuales que evolucionan a partir de los mismos tejidos en una vida humana.
| Indiferenciado | Masculino | Hembra |
|---|---|---|
| Gónada | Testículos | Ovarios |
| Conducto de Muller | Hidátide de Morgagni | Tompas de Falopio |
| Conducto de Muller | Utrículo prostático | Útero, proximal |
| Conducto de Wolffian | Rete testiscular | Rete ovarii |
| Mesonefro | Conductos deferentes | Epoophoron |
| Conducto de Wolffian | Epidídimo | Conductos de Gartner's |
| Conducto de Wolffian | Conductos deferentes | |
| Conducto de Wolffian | Vesícula seminal | |
| Conducto de Wolffian | Próstata | Glándulas de Skene |
| Seno urogenital | Vegiga, uretra | Vegiga, uretra, distal |
| Seno urogenital | Glándula bulbouretral | Glándulas de Bartolini |
| Hinchazón labio-escrotal | Escroto | Labio mayor |
| Pliegues genirourinarios | Uretra distal | Labio menor |
| Tubérculo genital | Pene | Clítoris |
| Prepucio | Prepucio del clítoris | |
| Bulbo del pene | Bulbos vestibulares | |
| Glande del pene | Glándulas del clítoris | |
| Crus del pene | Crura del clítoris |
Diferencias entre los sistemas reproductivos masculino y femenino
[editar]Las diferencias entre los sistemas reproductivos femenino y masculino se basan en las funciones de cada individuo en el ciclo reproductivo. Un hombre que es saludable y sexualmente maduro produce esperma continuamente. El desarrollo de los "óvulos" de las mujeres se detiene durante el desarrollo fetal. Esto significa que nace con un número predeterminado de ovocitos y no puede producir otros nuevos.
Aproximadamente a los 5 meses de gestación, los ovarios contienen aproximadamente de seis a siete millones de oogonios, que inician la meiosis. La oogonia produce ovocitos primarios que se detienen en la profase I de la meiosis desde el momento del nacimiento hasta la pubertad. Después de la pubertad, durante cada ciclo menstrual, uno o varios ovocitos reanudan la meiosis y se someten a su primera división meiótica durante la ovulación. Esto resulta en la producción de un ovocito secundario y un cuerpo polar. La división meiótica se detiene en metafase II. La fertilización desencadena la finalización de la segunda división meiótica y el resultado es un óvulo y un cuerpo polar adicional.
Los ovarios de una niña recién nacida contienen alrededor de un millón de ovocitos. Este número disminuye a 400,000 a 500,000 para cuando llegua la pubertad. En promedio, se ovulan 500-1000 ovocitos durante la vida reproductiva de una mujer.
Cuando una mujer joven alcanza la pubertad alrededor de los 10 a 13 años, un oocito primario es liberado de uno de los ovarios cada 28 días. Esto continúa hasta que la mujer llega a la menopausia, generalmente alrededor de la edad de 50 años. Los occitos están presentes en el momento del nacimiento hasta que la mujer envejece.
- Sistema reproductivo femenino
- Produce huevos (óvulos).
- Secreta las hormonas sexuales.
- Recibe el espermatazoide masculino.
- Protege y nutre el huevo fertilizado hasta que esté completamente desarrollado.
- Da a luz al feto a través del canal de parto.
- Proporciona alimento al bebé a través de la leche secretada por las glándulas mamarias en el pecho.
Genitales externos
[editar]
Vulva
Los genitales femeninos externos se conocen como vulva. Consisten en los labios mayores y los labios menores (mientras que estos nombres se traducen como labios "grandes" y "pequeños", a menudo los "menores" puede sobresalir de los "mayores"), monte de Venus, clítoris, abertura de la uretra (meato), vestíbulo vaginal, bulbos vestibulares y glándulas vestibulares.
El término "vagina" a menudo se usa incorrectamente como un término genérico para referirse a la vulva o los genitales femeninos, aunque, estrictamente hablando, la vagina es una estructura interna específica y la vulva es solo los genitales exteriores. Llamar a la vulva la vagina es similar a llamar a la boca la garganta.
Monte de Venus
El mons veneris, latín para "monte de Venus" (Diosa romana del amor) es el montículo blando en la parte frontal de la vulva (tejido graso que cubre el hueso púbico). También se conoce como el mons pubis. El mons veneris protege el hueso púbico y la vulva del impacto de las relaciones sexuales. Después de la pubertad, está cubierto de vello púbico, generalmente en forma triangular. La herencia puede desempeñar un papel en la cantidad de vello púbico que crece en un individuo.
Labios mayores
Los "labios mayores" son los "labios" exteriores de la vulva. Son almohadillas de tejido conectivo y adiposo, así como algo de músculo liso. Los labios mayores se envuelven alrededor de la vulva desde el monte de Venus hasta el perineo. Los labios mayores generalmente ocultan, parcial o totalmente, las otras partes de la vulva. También hay una separación longitudinal llamada hendidura pudenda. Estos labios generalmente están cubiertos de vello púbico. El color de la piel exterior de los labios mayores suele ser similar al color general del individuo, aunque puede haber alguna variación. La piel interna suele ser de color rosa a marrón claro. Contienen numerosas glándulas sudoríparas y oleosas. Se ha sugerido que el aroma de estos aceites es sexualmente excitante.
Labios menores
Medial a los labios mayores son los labios menores. Los "labios menores" son los labios internos de la vulva. Son delgadas extensiones de tejido dentro de los labios mayores que doblan y protegen la vagina, la uretra y el clítoris. La apariencia de los labios menores puede variar ampliamente, desde pequeños labios que se esconden entre los labios mayores hasta los labios grandes que sobresalen. No hay vello púbico en los labios menores, pero hay glándulas sebáceas. Los dos labios más pequeños de los labios menores se juntan longitudinalmente para formar el prepucio, un pliegue que cubre parte del clítoris. Los labios menores protegen las aberturas vaginal y uretral. Tanto los labios internos como externos son bastante sensibles al tacto y la presión.
Clítoris

El clítoris, visible como el pequeño óvalo blanco entre la parte superior de los labios menores y la capucha del clítoris, es un pequeño cuerpo de tejido esponjoso que funciona únicamente para el placer sexual. Solo la punta o glande del clítoris se muestra externamente, pero el órgano en sí mismo es alargado y ramificado en dos bifurcaciones, la crura, que se extiende hacia abajo a lo largo del borde de la abertura vaginal hacia el perineo. Por lo tanto, el clítoris es mucho más grande de lo que la mayoría de la gente cree que es, aproximadamente 4" de largo en promedio.
El glande del clítoris o la punta externa del clítoris está protegido por el prepucio o capucha del clítoris, un recubrimiento de tejido similar al prepucio del pene masculino. Sin embargo, a diferencia del pene, el clítoris no contiene ninguna parte de la uretra.
Durante la excitación sexual, el clítoris se erige y se extiende, la capucha se retrae, haciendo que el glande del clítoris sea más accesible. El tamaño del clítoris es variable entre las mujeres. En algunas, el glande del clítoris es muy pequeño; en otros, es grande y la capucha no lo cubre por completo.
Uretra
La abertura a la uretra está justo debajo del clítoris. Aunque no está relacionado con el sexo o la reproducción, está incluido en la vulva. La uretra en realidad se usa para el paso de la orina. La uretra está conectada a la vejiga. En las mujeres, la uretra mide 1.5 pulgadas de largo, en comparación con los hombres cuya uretra mide 8 pulgadas de largo. Debido a que la uretra está tan cerca del ano, las mujeres siempre deben limpiarse de adelante hacia atrás para evitar infectar la vagina y la uretra con bacterias. Este problema de ubicación es la razón por la cual las infecciones de vejiga son más comunes entre las mujeres.
Himen
El himen es un pliegue delgado de la membrana mucosa que separa el lumen de la vagina del seno uretral. Algunas veces puede cubrir parcialmente el orificio vaginal. El himen generalmente se perfora durante el desarrollo fetal posterior.
Debido a la creencia de que la primera penetración vaginal generalmente rasgaría esta membrana y causaría sangrado, su "integridad" se ha considerado un garante de la virginidad. Sin embargo, el himen es un indicador pobre de si una mujer se ha involucrado realmente en una relación sexual porque un himen normal no bloquea completamente la abertura vaginal. El himen normal nunca está realmente "intacto" ya que siempre hay una abertura en él. Además, no siempre hay hemorragia en la primera penetración vaginal. La sangre que a veces, pero no siempre, se observa después de la primera penetración puede deberse al desgarro del himen, pero también puede deberse a una lesión en los tejidos cercanos.
En un pequeño porcentaje de mujeres o niñas después de la primera penetración se puede observar una ruptura del himen, que se conoce médicamente como "transección". Una transección es causada por un trauma penetrante. La masturbación y la inserción de tampones pueden, pero en general no son lo suficientemente fuertes como para causar un trauma penetrante en el himen. Por lo tanto, la aparición del himen no es un indicador confiable de la virginidad o la castidad.
Perineo
El perineo es el tramo corto de piel que comienza en la parte inferior de la vulva y se extiende hasta el ano. Es un área en forma de diamante entre la sínfisis del pubis y el cóccix. Esta área forma el piso de la pelvis y contiene los órganos sexuales externos y la abertura anal. Se puede dividir además en el triángulo urogenital al frente y el triángulo anal en la parte posterior.
El perineo en algunas mujeres puede romperse durante el nacimiento de un bebé y esto es aparentemente natural. Sin embargo, algunos médicos pueden cortar el perineo preventivamente sobre la base de que el "desgarro" puede ser más dañino que un corte preciso con un bisturí. Si un médico decide que el corte es necesario, lo realizará. El corte se llama episiotomía.
Genitales internos
[editar]Vagina
[editar]La "vagina" es un tubo muscular y hueco que se extiende desde la abertura vaginal hasta el cuello uterino. Está situado entre la vejiga urinaria y el recto. Tiene aproximadamente de tres a cinco pulgadas de largo en una mujer adulta. La pared muscular permite que la vagina se expanda y contraiga. Las paredes musculares están revestidas con membranas mucosas, que lo mantienen protegido y húmedo. Una delgada lámina de tejido con uno o más orificios en su interior, llamada himen, cubre parcialmente la abertura de la vagina. La vagina recibe esperma del pene durante las relaciones sexuales. Los espermatozoides que sobreviven a la condición ácida de la vagina continúan a través de las trompas de Falopio donde puede ocurrir la fertilización.
La vagina está formada por tres capas, una capa mucosa interna, una capa muscular media y una capa fibrosa externa. La capa interna está hecha de ruga vaginal que se estira y permite la penetración. Microscópicamente la ruga vaginal tiene glándulas que secretan un moco ácido (pH de alrededor de 4.0) que mantiene bajo el crecimiento bacteriano. La capa muscular externa es especialmente importante en el parto.
Propósitos de la vagina
- Recibe el pene erecto y el semen de un hombre durante las relaciones sexuales.
- Es el camino a través del cuerpo de una mujer para que el bebé salga durante el parto.
- Es el camino de la sangre menstrual (menstruación) desde el útero, para salir del cuerpo.
- Puede contener formas de control de la natalidad como un diafragma o un condón femenino.
|
Aplicación clínica: |
Cervix
[editar]El "cuello uterino" (del latín "cuello") es la parte inferior y estrecha del útero donde se une con el extremo superior de la vagina. Donde se unen forma una curva de casi 90 grados. Tiene forma cilíndrica o cónica y sobresale a través de la pared vaginal anterior superior. Aproximadamente la mitad de su longitud es visible con el equipo médico apropiado; el resto se encuentra por encima de la vagina más allá de la vista. Ocasionalmente se llama "cuello uterino" o "cuello del útero".
Durante la menstruación, el cuello uterino se estira ligeramente para permitir que el endometrio se desprenda. Se cree que este estiramiento es parte del dolor de calambres que experimentan muchas mujeres. La evidencia de esto viene dada por el hecho de que los calambres de algunas mujeres disminuyen o desaparecen después de su primer parto vaginal debido a que la abertura cervical se ha ensanchado.
La porción que se proyecta hacia la vagina se conoce como portio vaginalis o ectocervix. En promedio, el ectocervix mide tres centímetros de largo y dos centímetros y medio de ancho. Tiene una superficie convexa y elíptica y se divide en labios anterior y posterior.
La apertura de ectocervix se llama el orificio externo. El tamaño y la forma del orificio externo y el ectocervix varían ampliamente según la edad, el estado hormonal y si la mujer ha tenido un parto vaginal. En mujeres que no han tenido un parto vaginal, el orificio externo aparece como una abertura circular pequeña. En las mujeres que han tenido un parto vaginal, el ectocervix parece más voluminoso y el orificio externo parece más ancho, más parecido a una hendidura y abierto.
El conducto entre el orificio externo y la cavidad uterina se conoce como el "canal endocervical". Varía ampliamente en longitud y ancho, junto con el cuello uterino en general. Aplanado anterior a posterior, el canal endocervical mide de siete a ocho mm en su parte más ancha en mujeres en edad reproductiva. El canal endocervical termina en el orificio interno, que es la abertura del cuello uterino dentro de la cavidad uterina.
Durante el parto, las contracciones del útero dilatarán el cuello uterino hasta 10 cm de diámetro para permitir el paso del niño. Durante el orgasmo, el cuello uterino se convulsiona y el orificio externo se dilata.
Útero
[editar]El "útero" tiene la forma de una pera boca abajo, con paredes musculosas. Situado cerca del piso de la cavidad pélvica, es hueco para permitir que un blastocito, o huevo fertilizado, se implante y crezca. También permite que el revestimiento interno del útero se acumule hasta que se implanta un óvulo fertilizado, o se desprende durante la menstruación.
El útero contiene algunos de los músculos más fuertes del cuerpo femenino. Estos músculos pueden expandirse y contraerse para adaptarse a un feto en crecimiento y luego ayudar a empujar al bebé durante el trabajo de parto. Estos músculos también se contraen rítmicamente durante un orgasmo en una acción similar a una ola. Se cree que esto es para ayudar a empujar o guiar a los espermatozoides desde el útero hacia las trompas de Falopio donde la fertilización puede ser posible.
El útero mide aproximadamente tres pulgadas de largo y dos pulgadas de ancho, pero durante el embarazo cambia rápidamente y de manera espectacular. El borde superior del útero se llama fondo y es un punto de referencia para que muchos doctores rastreen el progreso de un embarazo. La cavidad uterina se refiere al fondo del útero y el cuerpo del útero.
Ayudando a sujetar el útero se encuentran los ligamentos que se unen desde el cuerpo del útero a la pared pélvica y la pared abdominal. Durante el embarazo, los ligamentos prolapsan debido al crecimiento del útero, pero se retraen después del parto. En algunos casos después de la menopausia, pueden perder elasticidad y puede ocurrir prolapso uterino. Esto se puede arreglar con cirugía.
Algunos problemas del útero incluyen fibromas uterinos, dolor pélvico (que incluye endometriosis, adenomiosis), relajación pélvica (o prolapso), sangrado menstrual abundante o anormal y cáncer. Solo después de que se hayan considerado todas las opciones alternativas, se recomienda la cirugía en estos casos. Esta cirugía se llama histerectomía. La histerectomía es la extirpación del útero y puede incluir la extirpación de uno o ambos ovarios. Una vez realizada, es irreversible. Después de una histerectomía, muchas mujeres comienzan una forma de terapia hormonal alternativa debido a la falta de ovarios y la producción de hormonas.
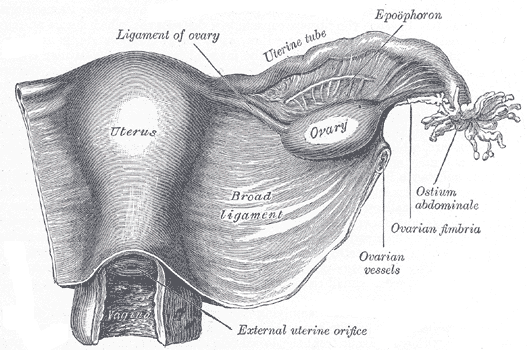
Trompas de Falopio
[editar]En los ángulos superiores del útero están las "trompas de Falopio". Hay dos trompas de Falopio, también llamadas tubos uterinos u oviductos. Cada trompa de Falopio se une a un lado del útero y se conecta a un ovario. Se sitúan entre los ligamentos que sostienen el útero. Las trompas de Falopio tienen aproximadamente cuatro pulgadas de largo y aproximadamente el ancho de un espagueti. Dentro de cada tubo hay un pequeño pasadizo no más ancho que una aguja de coser. En el otro extremo de cada trompa de Falopio hay un área con flecos que parece un embudo. Esta área con flecos, llamada infundíbulo, se encuentra cerca del ovario, pero no está unida a él. Los ovarios liberan alternativamente un huevo. Cuando un ovario ovula o libera un óvulo, las fimbrias lo arrastran hacia la luz de la trompa de Falopio.
Una vez que el óvulo está en la trompa de Falopio, pequeños filamentos en el revestimiento del tubo lo empujan por el estrecho pasaje hacia el útero. El ovocito, o el óvulo en desarrollo, tarda de cuatro a cinco días en recorrer la longitud de la trompa de Falopio. Si se eyaculan suficientes espermatozoides durante las relaciones sexuales y hay un ovocito en la trompa de Falopio, se producirá la fecundación. Después de que ocurre la fertilización, el cigoto, o huevo fertilizado, continuará hasta el útero y se implantará en la pared uterina donde crecerá y se desarrollará.
Si un cigoto no se mueve hacia el útero y se implanta en la trompa de Falopio, se llama embarazo ectópico o tubárico. Si esto ocurre, será necesario interrumpir el embarazo para evitar un daño permanente a la trompa de Falopio, una posible hemorragia y la posible muerte de la madre.
Glándulas mamarias
[editar]
1. Caja torácica
2. Músculo pectoral mayor
3. Lóbulos
4. Pezón
5. Areola mamaria
6. Conducto galactóforo
7. Tejido adiposo
8. Piel.
Las "glándulas mamarias" son los órganos que producen leche para el sustento de un bebé. Estas glándulas exocrinas son glándulas sudoríparas agrandadas y modificadas.
Estructura
[editar]Los componentes básicos de la glándula mamaria son los "alvéolos" (cavidades huecas, algunos milímetros de ancho) revestidos con células epiteliales secretoras de leche y rodeados por células mioepiteliales. Estos alvéolos se unen para formar grupos conocidos como "lóbulos", y cada lóbulo tiene un "conducto lactífero" que drena en las aberturas del pezón. Las células "mioepiteliales" pueden contraerse, de manera similar a las células musculares, y por lo tanto empujar la leche desde los alvéolos a través de los conductos lactíferos hacia el pezón, donde se acumula en los ensanchamientos (senos) de los conductos. Un bebé lactante esencialmente exprime la leche de estos senos.
El desarrollo de las glándulas mamarias está controlado por hormonas. Las glándulas mamarias existen en ambos sexos, pero son rudimentarias hasta la pubertad cuando, en respuesta a las hormonas ováricas, comienzan a desarrollarse en la mujer. El estrógeno promueve la formación, mientras que la testosterona lo inhibe.
En el momento del nacimiento, el bebé tiene conductos lactíferos pero no alvéolos. Se produce poca ramificación antes de la pubertad cuando los estrógenos ováricos estimulan la diferenciación de ramificación de los conductos en masas esféricas de células que se convertirán en alvéolos. Los verdaderos alvéolos secretores solo se desarrollan en el embarazo, donde el aumento de los niveles de estrógeno y progesterona causa una mayor ramificación y diferenciación de las células del conducto, junto con un aumento en el tejido adiposo y un flujo sanguíneo más rico.
El calostro se secreta al final del embarazo y durante los primeros días después del parto. La verdadera secreción de leche (lactancia) comienza unos días más tarde debido a una reducción en la progesterona circulante y la presencia de la hormona prolactina. La succión del bebé causa la liberación de la hormona oxitocina que estimula la contracción de las células mioepiteliales.
Las células de las glándulas mamarias pueden inducirse fácilmente a crecer y multiplicarse mediante hormonas. Si este crecimiento se sale de control, se produce cáncer. Casi todos los casos de cáncer de mama se originan en los lóbulos o conductos de las glándulas mamarias.
| ESTRUCTURA | DESCRIPCIÓN DE LA UBICACIÓN | FUNCIÓN |
|---|---|---|
| Senos | Parte superior del pecho, uno en cada lado, que contiene células alveolares (producción de leche), células mioepiteliales (con la contracción expulsan la leche) y paredes del conducto (ayudan en la extracción de la leche). | Leche para lactancia / nutrición para recién nacidos. |
| Cervix | La porción más baja y más estrecha del útero. | Durante el parto, las contracciones del útero dilatarán el cuello uterino hasta 10 cm de diámetro para permitir el paso del niño. Durante el orgasmo, el cuello uterino se convulsiona y el orificio externo se dilata |
| Clítoris | Pequeño órgano eréctil directamente enfrente del vestíbulo. | Excitación sexual, lleno de sangre. |
| Trompas de Falopio | Alargamiento de la parte superior del útero a ambos lados. | Transporte de óvulos desde el ovario al útero (la fertilización generalmente tiene lugar aquí). |
| Himen | La membrana delgada que cubre parcialmente la vagina en mujeres jóvenes. | |
| Labios mayores | Pliegues externos de la piel que rodean la entrada de la vagina. | Lubricación durante el apareamiento. |
| Labios menores | Pliegues internos de la piel que rodean la entrada de la vagina. | Lubricación durante el apareamiento. |
| Monte de Venus | Montículo de piel y tejido graso subyacente, central en la región pélvica inferior | |
| Ovarios (gónadas femeninas) | Región pélvica a cada lado del útero. | Proporciona un entorno para la maduración de los ovocitos. Sintetiza y secreta hormonas sexuales (estrógeno y progesterona). |
| Perineo | Tramo corto de piel que comienza en la parte inferior de la vulva y se extiende hasta el ano. | |
| Uretra | Cavidad pélvica sobre la vejiga, inclinada. | Paso de orina |
| Útero | Centro de la cavidad pélvica. | Para albergar y alimentar el feto en desarrollo. |
| Vagina | Canal de unos 10-8 cm de largo que va del cuello uterino al exterior del cuerpo. | Recibe el pene durante el apareamiento. Camino a través del cuerpo de una mujer para que el bebé lo tome durante el parto. Proporciona la ruta para que la sangre menstrual (menstruación) del útero, salga del cuerpo. Puede contener formas de control de la natalidad, como un DIU, diafragma o condón femenino |
| Vulva | Entrada envolvente al tracto reproductivo (abarca todos los genitales externos) | |
| Endometrio | La capa más interna de la pared uterina. | Contiene glándulas que secretan líquidos que bañan el revestimiento del útero. |
| Miometrio | Músculo liso en la pared uterina. | Contracciones para ayudar a expulsar al bebé. |
El ciclo reproductivo femenino
[editar]Hacia el final de la pubertad, las niñas comienzan a liberar óvulos como parte de un período mensual denominado ciclo reproductivo femenino, o "ciclo menstrual" (menstrual que hace referencia a "mensualmente"). Aproximadamente cada 28 días, durante la ovulación, un ovario envía un pequeño huevo a una de las trompas de Falopio. A menos que el óvulo sea fecundado por un espermatozoide mientras está en las trompas de Falopio en los dos o tres días posteriores a la ovulación, el óvulo se seca y deja el cuerpo unas dos semanas después a través de la vagina. Este proceso se llama menstruación. La sangre y los tejidos del revestimiento interno del útero (el endometrio) se combinan para formar el flujo menstrual, que generalmente dura de cuatro a siete días. El primer período se llama menarquía.
Durante la menstruación, las arterias que irrigan el revestimiento del útero se debilitan y los capilares también. El derrame de sangre de los vasos dañados separa las capas del revestimiento, no todas a la vez sino en zonas aleatorias. El moco del endometrio y la sangre que desciende del útero a través del líquido aumentan el flujo de la menstruación.

El ciclo reproductivo se puede dividir en un ciclo ovárico y un ciclo uterino (compare la histología ovárica y la histología uterina en el diagrama de la derecha). Durante el "ciclo uterino", el revestimiento endometrial del útero se acumula bajo la influencia de niveles crecientes de estrógeno (etiquetados como estradiol en la imagen). Los folículos se desarrollan, y en unos pocos días uno madura en un óvulo , o huevo. El ovario luego libera este huevo, en el momento de la "ovulación". Después de la ovulación, el revestimiento uterino entra en una fase secretora, o el "ciclo ovárico", en preparación para la implantación, bajo la influencia de la progesterona. La progesterona es producida por el cuerpo lúteo (el folículo después de la ovulación) y enriquece el útero con un revestimiento grueso de vasos sanguíneos y capilares para que pueda sostener al feto en crecimiento. Si se produce la fertilización y la implantación, el embrión produce Gonadotropina Coriónica Humana (HCG), que mantiene el cuerpo lúteo y hace que continúe produciendo progesterona hasta que la placenta pueda asumir la producción de progesterona. Por lo tanto, la progesterona es "pro gestacional" y mantiene el revestimiento uterino durante todo el embarazo. Si la fertilización y la implantación no ocurren, el cuerpo lúteo se degenera en un cuerpo albicans y los niveles de progesterona disminuyen. Este descenso en los niveles de progesterona causa que el revestimiento del endometrio se rompa y se filtre a través de la vagina. Esto se llama menstruación, que marca el punto bajo para la actividad de estrógeno y es el punto de partida de un nuevo ciclo.
El uso común se refiere a la menstruación como un período. Este sangrado sirve como una señal de que una mujer no ha quedado embarazada. Sin embargo, esto no puede tomarse como una certeza, ya que algunas veces hay algo de sangrado al principio del embarazo. Durante los años reproductivos, la falta de menstruación puede proporcionar la primera indicación a una mujer de que puede haber quedado embarazada.
La menstruación forma una parte normal de un proceso cíclico natural que ocurre en mujeres sanas entre la pubertad y el final de los años reproductivos. El inicio de la menstruación, conocido como menarquía, ocurre a una edad promedio de 12 años, pero es normal entre 8 y 16 años. Factores como la herencia, la dieta y la salud en general pueden acelerar o retrasar la aparición de la menarquía.
Signos de ovulación
El cuerpo femenino produce signos externos que pueden reconocerse fácilmente en el momento de la ovulación. Los dos signos principales son adelgazamiento del moco cervical y un ligero cambio en la temperatura corporal.
Adelgazamiento de la mucosa cervical
Después de la menstruación y justo antes de la ovulación, una mujer experimentará un aumento del moco cervical. Al principio, será de color amarillento, espeso y no será muy abundante. Antes de la ovulación, se volverá más fluído y claro. En o alrededor del día de la ovulación, el moco cervical será muy fluído, transparente y elástico. Se puede comparar con la consistencia de la claras de huevo. Esta apariencia se conoce como fibrosidad, 'spinnbarkeit' en inglés.
Cambio de temperatura
Una mujer también puede saber el momento de la ovulación tomandose diariamente la temperatura basal de su cuerpo. Esta temperatura se toma con un termómetro muy sensible a primera hora de la mañana antes de que la mujer se levante de la cama. La temperatura luego se va rastreando para mostrar los cambios. En el ciclo uterino, la temperatura normal será de alrededor de 97.0 - 98.0 (36.111 - 36,6667 °C ). El día de la ovulación la temperatura se reduce, generalmente en el rango 96.0 - 97.0 (35,5556 - 36.111 °C) y luego a la mañana siguiente aumentará a un nivel normal de alrededor de 98.6 (37 °C) y permanecerá en ese rango hasta que comience la menstruación.
Ambos métodos se usan para la concepción y la anticoncepción. Son más eficientes en la concepción debido al hecho de que los espermatozoides pueden vivir durante dos o tres días dentro de las trompas de Falopio. Una mujer podría aún quedar embarazada en un lapso de tiempo de dos días fuera de sus cálculos.
Menopausia es el cese fisiológico de los ciclos menstruales asociados con el avance de la edad. La menopausia a veces se conoce como climaterio. La menopausia ocurre cuando los ovarios dejan de producir estrógeno, lo que hace que el sistema reproductivo se cierre gradualmente. A medida que el cuerpo se adapta a los niveles cambiantes de hormonas naturales aparecen síntomas vasomotores como sofocos y palpitaciones, síntomas psicológicos como aumento de la depresión, ansiedad, irritabilidad, cambios de humor y falta de concentración y síntomas atróficos como sequedad vaginal y urgencia para orinar. Junto con estos síntomas, la mujer también puede tener períodos menstruales cada vez más escasos y erráticos.
Técnicamente, la menopausia se refiere al cese de la menstruación; el proceso gradual a través del cual ocurre esto, que generalmente toma un año pero puede durar tan poco como seis meses o más de cinco años, se conoce como climaterio. Una menopausia natural o fisiológica es aquella que ocurre como parte del proceso de envejecimiento normal de una mujer. Sin embargo, la menopausia puede ser inducida quirúrgicamente por procedimientos tales como la histerectomía.
El inicio promedio de la menopausia es de 50.5 años, pero algunas mujeres ingresan a la menopausia a una edad más temprana, especialmente si han padecido cáncer u otra enfermedad grave y se han sometido a quimioterapia. La menopausia prematura se define como la menopausia que ocurre antes de los 40 años, y ocurre en el 1% de las mujeres. Otras causas de la menopausia prematura incluyen trastornos autoinmunes, enfermedad tiroidea y diabetes mellitus.
La menopausia prematura se diagnostica midiendo los niveles de la hormona foliculoestimulante (FSH) y la hormona luteinizante (LH). Los niveles de estas hormonas serán más altos si ya ha ocurrido la menopausia. Se ha encontrado que las tasas de menopausia prematura son significativamente más altas en gemelos fraternos e idénticos; aproximadamente el 5% de los gemelos alcanzan la menopausia antes de los 40 años. Las razones para esto no se comprenden completamente. Las mujeres posmenopáusicas tienen un mayor riesgo de osteoporosis.
Perimenopausia se refiere al tiempo anterior a la menopausia, durante el cual la producción de hormonas como el estrógeno y la progesterona disminuyen y se vuelven más irregulares. Durante este período, la fertilidad disminuye. La menopausia se define arbitrariamente como un mínimo de doce meses sin menstruación. La perimenopausia puede comenzar a los 35 años, aunque generalmente comienza mucho más tarde. Puede durar unos pocos meses o varios años. La duración de la perimenopausia no puede predecirse de antemano.
Síndrome Premenstrual (PMS) Es común que las mujeres experimenten cierta incomodidad en los días previos a sus períodos. Por lo general, el SPM es peor los siete días antes de que comience un período y puede continuar hasta el final del período. El síndrome premenstrual incluye síntomas físicos y emocionales: acné, hinchazón, fatiga, dolores de espalda, dolor en los senos, dolores de cabeza, estreñimiento, diarrea, antojos de alimentos, depresión, irritabilidad, dificultad para concentrarse o manejar el estrés.
Ciclos ováricos y uterinos en la mujer no embarazada
[editar]
| Ciclo ovárico | Eventos | Ciclo uterino | Eventos |
|---|---|---|---|
| Fase folicular - Días 1-13 | Comienza la secreción de FSH. | Menstruación - Días 2-5 | El endometrio se descompone. |
| Se produce la maduración folicular. | Fase de proliferación - Días 6-13 | El endometrio se reconstruye. | |
| La secreción de estrógeno es alta. | |||
| Ovulación - Día 14 * | Se produce el pico de LH. | ||
| Fase luteal - Días 15-28 | Continúa la secreción de LH. | Fase secretoria - Días 15-28 | El endometrio y las glándulas secretorias se espesan. |
| Se forma el corpus luteum. | |||
| La secreción de progesterona es alta. |
(*) Suponiendo un ciclo de 28 días.
Hay dos fases del ciclo ovárico, la fase folicular y la fase lútea. En la fase folicular, alrededor de 10-25 folículos ováricos se van desarrollando progresivamente. Siete días después, el folículo dominante es seleccionado para desarrollarse hasta la madurez completa. Los propios folículos secretan FSH y estrógeno, y estas dos hormonas estimulan el crecimiento y el desarrollo folicular. La ovulación marca el comienzo de la fase lútea. Esta se inicia por la pared del folículo de Graffian para romperse y causar un flujo de líquido antral que llevará el ovocito a la superficie del ovario. El folículo roto se convierte en una glándula (cuerpo lúteo). Que secreta estrógenos y progesterona. Todo esto es provocado por un cambio abrupto en los niveles plasmáticos de LH. Después de la ovulación, el ovocito liberado ingresa al tubo uterino, donde será fertilizado o desechado.
El ciclo uterino opera en sincronía con el ciclo ovárico y se divide en tres fases. La primera fase en la fase menstrual. Se denomina fase menstrual porque se corresponde con el desprendimiento del revestimiento uterino o más comúnmente llamado menstruación. El cuerpo lúteo se degenera y causa que los niveles plasmáticos de estrógeno y progesterona disminuyan y, a su vez, provoque la menstruación. Los vasos sanguíneos en la capa más externa del endometrio se constriñen y disminuyen el flujo sanguíneo a los tejidos lo que resulta en la muerte de estos tejidos. Después de que los tejidos mueren, comienzan a separarse de los tejidos endometrial subyacentes. Finalmente, el tejido muerto se desprende. Este desprendimiento de los tejidos rompe los vasos sanguíneos y causa un sangrado.
Ahora tenemos la fase proliferativa. Durante esta fase, el útero se renueva y se prepara para el embarazo. El tejido endometrial que queda después de la menstruación comienza a crecer. Las glándulas endometriales crecen y se agrandan y producen más vasos sanguíneos. El canal cervical tiene glándulas que secretan una capa mucosa delgada que ayuda al movimiento de los espermatozoides depositados. El estrógeno promueve los cambios uterinos en esta fase.
La última fase es la fase secretora. Aquí es cuando se transforma el endometrio para convertirlo en el mejor entorno para la implantación y posterior alojamiento y nutrición del embrión en desarrollo. Al hacer esto, el endometrio tendrá un suministro de sangre enriquecido, comenzará a secretar fluidos ricos en glucógeno e incluso formará un tapón al final del canal cervical para que los microorganismos no puedan penetrar. Estos cambios en el útero son causados por la progesterona, debido al cuerpo lúteo. Al final de la fase secretora, el cuerpo lúteo se degenera y los niveles de progesterona disminuyen. Esto provocará la menstruación.
Reproducción sexual
[editar]"La reproducción sexual" es un tipo de reproducción que resulta en una mayor diversidad genética de la descendencia. En la reproducción sexual, los genes de dos individuos se combinan de forma aleatoria con cada nueva generación. Las hormonas sexuales liberadas en el cuerpo por el sistema endocrino le indican al cuerpo cuándo es el momento de comenzar la pubertad. Los sistemas reproductivos femeninos y masculinos son los únicos sistemas tan vastamente diferentes que cada sexo tiene sus propios órganos diferentes. Todos los otros sistemas tienen órganos "unisex".
La reproducción se caracteriza por dos procesos. La primera, la meiosis, implica la reducción a la mitad de los 46 cromosomas. El segundo proceso, la fertilización, conduce a la fusión de dos gametos y la restauración del número original de cromosomas: 23 cromosomas del lado paterno y 23 del lado materno. Durante la meiosis, los cromosomas de cada par generalmente se cruzan para lograr la recombinación genética.
La reproducción sexual no puede ocurrir sin los órganos sexuales llamados gónadas. Ambos sexos tienen gónadas: en las mujeres, las gónadas son los ovarios. Las gónadas femeninas producen gametos femeninos (huevos); las gónadas masculinas producen gametos masculinos (espermatozoides). Después de que un óvulo es fertilizado por el esperma, el óvulo fertilizado se llama cigoto.
La fertilización generalmente ocurre en los oviductos, pero puede ocurrir en el propio útero. El cigoto luego se implanta en la pared del útero, donde comienza los procesos de embriogénesis y morfogénesis. El cuerpo de la mujer lleva a cabo este proceso de reproducción durante 40 semanas, hasta que el feto sale del útero a través de la vagina (canal de parto). Incluso después del nacimiento, la hembra continúa con el proceso de reproducción al suministrar la leche para nutrir al bebé.
Infertilidad
[editar]Infertilidad es la incapacidad de concebir naturalmente a un niño o la imposibilidad de llevar un embarazo a término. Hay muchas razones por las cuales una pareja no puede concebir sin asistencia médica. La infertilidad afecta aproximadamente al 15% de las parejas. Aproximadamente el 40% de los casos involucran una contribución o factor masculino, 40% involucran un factor femenino, y el 20% restante involucra a ambos sexos. Las parejas sanas de alrededor de 20 años que tienen relaciones sexuales regulares tienen una probabilidad de uno en cuatro de que la mujer queda embarazada en un mes determinado. Esto se llama "Fecundidad".
Primaria vs secundaria
[editar]Según la Sociedad Estadounidense de Medicina Reproductiva, la infertilidad afecta a aproximadamente 6,1 millones de personas en los Estados Unidos, lo que equivale al 10% de la población en edad reproductiva. La infertilidad femenina representa un tercio de los casos de infertilidad, la infertilidad masculina otro tercio, la infertilidad masculina y femenina combinada otro 15%, y el resto de los casos son "inexplicables".
La "infertilidad secundaria" es la dificultad para concebir después de haber concebido y llevado un embarazo normal. Además de varias afecciones médicas (por ejemplo, hormonales), esto puede deberse a la edad y al estrés que se siente al proporcionar un hermano a su primer hijo. Técnicamente, la infertilidad secundaria no está presente si ha habido un cambio de pareja.
Factores de Infertilidad
[editar]Los factores relacionados con la infertilidad femenina son:
- Factores generales
- Diabetes mellitus, trastornos de la tiroides, enfermedad suprarrenal
- Enfermedad hepática o renal significativa
- Factores psicologicos
- Factores hipotalámicos-pituitarios:
- Síndrome de Kallmann
- Disfunción hipotalámica
- Hiperprolactinemia
- Hipopituitarismo
- Factores ováricos
- Sindrome de Ovario poliquistico
- Anovulación
- Disminución de la reserva ovárica
- Disfunción luteal
- Menopausia prematura
- Disgenesia gonadal (síndrome de Turner)
- Neoplasia ovárica
- Factores tubarios / peritoneales
- Endometriosis
- Adherencias pélvicas
- Enfermedad inflamatoria pélvica (EIP, generalmente debido a clamidia)
- Oclusión tubárica
- Factores uterinos
- Malformaciones uterinas
- Fibromas uterinos (leiomioma)
- Síndrome de Asherman
- Factores cervicales
- Estenosis cervical
- Anticuerpos antiespermáticos
- Insuficiente mucosidad cervical (para el viaje y la supervivencia de los espermatozoides)
- Factores vaginales
- Vaginismo
- Obstrucción vaginal
- Factores genéticos
- Diversas condiciones intersexuales, como el síndrome de insensibilidad a los andrógenos
Infertilidad combinada
[editar]En algunos casos, tanto el hombre como la mujer pueden ser infértiles o subfértiles, y la infertilidad de la pareja surge de la combinación de estos factores. En otros casos, se sospecha que la causa es inmunológica o genética; puede ser que cada pareja sea independiente de forma fértil, pero la pareja no puede concebir sin ayuda.
Infertilidad inexplicable
[editar]En aproximadamente el 15% de los casos de infertilidad, la investigación no mostrará anormalidades. En estos casos, las anomalías probablemente estén presentes pero no detectadas por los métodos actuales. Los posibles problemas podrían ser que el óvulo no se libera en el momento óptimo para la fertilización, que no puede ingresar a las trompas de Falopio, que los espermatozoides pueden no llegar al óvulo, que no puede haber fertilización, que el transporte del cigoto puede verse alterado. o la implantación falla Cada vez se reconoce más que la calidad del huevo es de importancia crítica.
Diagnóstico de infertilidad
[editar]El diagnóstico de infertilidad comienza con un historial médico y un examen físico. El proveedor de atención médica puede solicitar exámenes, que incluyen los siguientes:
- una biopsia endometrial, que prueba el revestimiento del útero
- prueba de hormonas, para medir los niveles de hormonas femeninas
- laparoscopia, que le permite al proveedor ver los órganos pélvicos
- prueba de ovulación, que detecta la liberación de un huevo del ovario
- Papanicolaou, para verificar si hay signos de infección
- examen pélvico, para buscar anomalías o infección
- una prueba postcoital, que se realiza después del sexo para verificar si hay problemas con las secreciones
- pruebas especiales de rayos X
Tratamiento
[editar]- Medicamento de fertilidad que estimula a los ovarios a "madurar" y a liberar óvulos (por ejemplo, citrato de clomifeno y clomifeno, que estimula la ovulación)
- Cirugía para restablecer la potencia de las trompas de Falopio obstruidas (tuboplastia)
- Inseminación del donante que involucra a la mujer siendo artificialmente inseminada o inseminada artificialmente con esperma de un donante.
- Fertilización in vitro (FIV) en la que los óvulos se extraen de la mujer, se fecundan y luego se colocan en el útero de la mujer, evitando las trompas de Falopio. Las variaciones en IVF incluyen:
- Uso de óvulos y/o esperma de donantes en FIV. Esto sucede cuando los óvulos y/o los espermatozoides de una pareja no se pueden usar o para evitar transmitir una enfermedad genética.
- Inyección intracitoplásmica de espermatozoides (ICSI) en la que se inyecta un único espermatozoide directamente en un óvulo; el óvulo fertilizado se coloca en el útero de la mujer como en FIV.
- Transferencia intrafalopiana de Zigoto (ZIFT) en la que los óvulos se extraen de la mujer, se fecundan y luego se colocan en las trompas de Falopio de la mujer en lugar de en el útero.
- Transferencia intrafalopiana de gametos (GIFT) en la que se extraen los óvulos de la mujer y se colocan en una de las trompas de Falopio, junto con los espermatozoides del hombre. Esto permite que la fertilización tenga lugar dentro del cuerpo de la mujer.
- Otra tecnología de reproducción asistida (ART):
- incubación asistida
- Preservación de la fertilidad
- Congelación (criopreservación) de esperma, huevos y tejido reproductivo
- Transferencia de embriones congelados (FET)
- Tratamientos alternativos y complementarios
- Acupuntura. Estudios controlados recientes publicados en Fertility and Sterility han demostrado que la acupuntura aumenta la tasa de éxito de la FIV hasta en un 60%. También se informó que la acupuntura es efectiva en el tratamiento de la infertilidad anovular femenina. Organización Mundial de la Salud, Acupuntura: revisión y análisis de informes sobre ensayos controlados (2002).
- Dieta y suplementos
- Estilo de vida saludable
Tipos de control de la natalidad
[editar]Control natal es un régimen de una o más acciones, dispositivos o medicamentos seguidos para prevenir o reducir deliberadamente la probabilidad de que una mujer quede embarazada. Los métodos e intenciones típicamente denominados control de la natalidad se pueden considerar un ingrediente fundamental para la planificación familiar. Los mecanismos que están destinados a reducir la probabilidad de la fertilización de un óvulo por un espermatozoide pueden referirse más específicamente como anticoncepción. La anticoncepción difiere del aborto en que la primera evita la fertilización, mientras que la segunda termina un embarazo ya establecido. Los métodos anticonceptivos (por ejemplo, la píldora, los DIU, los implantes, los parches, las inyecciones, el anillo vaginal y algunos otros) que pueden prevenir la implantación de un embrión si se produce la fertilización se consideran médicamente anticonceptivos. Se recomienda hablar con un médico antes de elegir un anticonceptivo. Si tiene problemas genéticos o problemas de la sangre, como el factor V leiden, ciertos anticonceptivos pueden ser mortales.
| Tipo | Procedimiento | Método | Eficacia | Riesgos |
|---|---|---|---|---|
| Abstinencia | Abstenerse de las relaciones sexuales | Sin esperma en la vagina | 100% | Ninguno |
| Método de ritmo | Las relaciones sexuales se evitan durante aproximadamente 8 días cada mes en la mitad de su ciclo, desde aproximadamente cinco días antes de la ovulación hasta tres días después de la ovulación. | la fertilización solo es posible durante un lapso de 8 días en la mitad del ciclo menstrual | 70-80% | Ninguno |
| Retiro | El hombre retira su pene de la vagina en el momento justo antes de la eyaculación. | Los espermatozoides no pueden ingresar a la vagina si se extrae el pene masculino en el momento adecuado | 70-80% | Ninguno |
| Ligadura de trompas (vasectomía) | Los oviductos son cortados y atados | Sin huevos en oviducto | Casi el 99% | Alrededor del 75% irreversible |
| DIU hormonal (dispositivo intrauterino) | Bobina de plástico flexible insertada por un médico | Libera pequeñas cantidades de estrógeno. En la mayoría de los casos, evita que el huevo se desarrolle y se libere, pero también puede funcionar al matar un óvulo fertilizado al impedir su implantación. | Alrededor del 99% | Puede causar infecciones, perforación uterina |
| Anticonceptivo oral | Medicamento hormonal tomado diariamente | Detiene la liberación de FSH y LH, pero también puede operar al matar un óvulo fertilizado al evitar su implantación | Más del 90% | Coágulos de sangre, especialmente en fumadores |
| Implantes anticonceptivos | Tubos de progesterona implantados debajo de la piel | Detiene la liberación de FSH y LH, pero también puede operar al matar un óvulo fertilizado al evitar su implantación | Más del 90% | Ninguno conocido |
| Inyecciones anticonceptivas | Inyecciones de hormonas | Detiene la liberación de FSH y LH, pero también puede operar al matar un óvulo fertilizado al evitar su implantación | Alrededor del 99% | Posible osteoporosis |
| Diafragma | Vaso de látex insertado en la vagina para cubrir el cuello uterino antes del coito | Bloquea la entrada de esperma en el útero | Con espermicida, alrededor del 90% | Alergia al látex o al espermicida |
| Capuchón cervical | Copa de látex sostenida por succión sobre el cuello uterino | Entrega espermicida cerca del cuello uterino | Casi el 85% | IU, alergia al látex o al espermicida |
| Condón femenino | Revestimiento de poliuretano introducido dentro de la vagina | Bloquea la entrada de espermatozoides en el útero y previene las ETS | Casi el 85% | Ninguno |
| Condón masculino | Cubierta suave, hecha de látex o membrana animal, encierra el pene, atrapando la esperma eyaculada | Bloquea la entrada de esperma en la vagina y previene las ETS | 90% | Ninguno |
| Jaleas, crema, espumas | Productos espermicidas insertados antes del coito | Mata a una gran cantidad de espermatozoides | Alrededor del 75% | UTI, alergia a espermicidas |
| Planificación familiar natural | Mantener un registro de la ovulación usando varios métodos | Evite las relaciones sexuales cerca de la ovulación | Alrededor del 70% | Ninguno conocido |
| Ducha | Vagina limpia después del coito | Elimina la esperma | Menos del 70% | Ninguno conocido |
| Píldora del día después | Píldora tomada después del coito | Evita la liberación de óvulos, la fertilización del huevo, pero también puede operar al matar un óvulo fertilizado al evitar su Implantación | Alrededor del 89% | Igual que el anticonceptivo oral |
Enfermedades de transmisión sexual
[editar]Las enfermedades de transmisión sexual (ETS) son enfermedades o infecciones que pueden transmitirse por contacto sexual: relaciones sexuales vaginales, sexo oral y/o sexo anal.
Muchas ETS se transmiten (más fácilmente) a través de las membranas mucosas del pene, la vulva y (con menos frecuencia) la boca. La membrana visible que cubre la cabeza del pene es una membrana mucosa, sin embargo, para aquellos que están circuncidados, generalmente es seca y no produce moco (similar a los labios de la boca). Las membranas mucosas difieren de la piel en que permiten que ciertos patógenos (virus o bacterias) ingresen al cuerpo (más fácilmente).
La probabilidad de transmitir infecciones a través del sexo es mucho mayor que con medios de transmisión más informales, como tocarse sin contacto sexual, compartir cubiertos o dar la mano. Aunque las membranas mucosas existen tanto en la boca como en los genitales, muchas ETS tienen más probabilidades de transmitirse a través del sexo oral que a través de besos en la boca. Muchas infecciones que se transmiten fácilmente desde la boca hasta los genitales o desde los genitales hasta la boca, son mucho más difíciles de transmitir de una boca a otra. Con el VIH, los fluidos genitales contienen una cantidad mucho mayor del patógeno que la saliva. Algunas infecciones etiquetadas como ETS pueden transmitirse por contacto directo con la piel. El herpes simple y el VPH son dos ejemplos. Dependiendo de la ETS, una persona que tiene la enfermedad pero no tiene síntomas puede o no ser capaz de propagar la infección. Por ejemplo, una persona es mucho más propensa a propagar la infección por herpes cuando hay ampollas presentes que cuando están ausentes. Sin embargo, una persona puede transmitir la infección por el VIH en cualquier momento, incluso si él/ella no ha desarrollado síntomas de SIDA.
Se debe considerar que todos los comportamientos sexuales que involucran el contacto con los fluidos corporales de otra persona tienen algún riesgo de transmisión de enfermedades de transmisión sexual. La mayor parte de la atención se ha centrado en controlar el VIH, que causa el SIDA, pero cada ETS presenta una situación diferente.
Como se puede observar en el nombre, las enfermedades de transmisión sexual se transmiten de una persona a otra por ciertas actividades sexuales en lugar de ser causadas por esas actividades sexuales. Bacterias, hongos, protozoos o virus siguen siendo los agentes causales. No es posible contraer ninguna enfermedad de transmisión sexual de una actividad sexual con una persona que no porta una enfermedad; por el contrario, una persona que tiene una ETS la recibió por contacto (sexual o de otro tipo) con alguien que estaba infectado.
Aunque la probabilidad de transmitir enfermedades por actividades sexuales varía mucho, en general, todas las actividades sexuales entre dos (o más) personas deben considerarse como una ruta bidireccional para la transmisión de enfermedades de transmisión sexual (es decir, "dar" o "recibir" ambos tienen riesgo.
Prevención de enfermedades de transmisión sexual
[editar]Aunque los profesionales de la salud sugieren que las relaciones sexuales más seguras, como el uso de condones, como la forma más confiable de disminuir el riesgo de contraer enfermedades de transmisión sexual durante la actividad sexual, las relaciones sexuales más seguras no deben considerarse como una salvaguardia absoluta. La transferencia y la exposición a fluidos corporales, como transfusiones de sangre y otros productos sanguíneos, el intercambio de agujas para inyección, lesiones con agujas (cuando el personal médico se pincha o aprieta inadvertidamente con agujas durante procedimientos médicos), el intercambio de agujas y el parto son todas vías de transmisión. Esto significa poner en riesgo a ciertos grupos, como médicos, hemofílicos y usuarios de drogas.
Virus del Papiloma Humano (VPH)
[editar]Hay más de 100 tipos de este virus que a menudo es asintomático. Casi 3 de cada 4 estadounidenses de entre 15 y 49 años han sido infectados. Se puede contraer a través de un compañero y permanecer latente, lo que permite que se transmita a otro. Algunos tipos pueden causar cáncer de cuello uterino.
La infección genital por VPH es una enfermedad de transmisión sexual que es causada por el virus del papiloma humano. El virus del papiloma humano es el nombre de un grupo de virus que incluye más de 100 cepas diferentes. Más de 30 de estos son de transmisión sexual y pueden infectar el área genital de hombres y mujeres. Aproximadamente 20 millones de personas están actualmente infectadas con el VPH y al menos el 50% de los hombres y mujeres sexualmente activos adquirirán el VPH en algún momento de sus vidas. A la edad de 50 años, al menos el 80% de las mujeres habrán adquirido el VPH y aproximadamente 6.2 millones de estadounidenses contraerán una nueva infección por VPH cada año. La mayoría de las personas que tienen VPH no saben que están infectadas. El virus vive en la piel o en las membranas mucosas y generalmente no causa síntomas. Comúnmente, algunas personas tienen verrugas genitales visibles o cambios precancerosos en el cuello uterino, la vulva, el ano o el pene. Muy raramente, el VPH produce cáncer anal o genital. Las verrugas genitales generalmente parecen hinchazones suaves, húmedas, rosadas o de color carne. Pueden ser elevadas, planos, simples o múltiples, pequeñas o grandes y, a veces, en forma de coliflor. Las verrugas pueden no aparecer durante semanas o meses o no aparecer y la única forma de diagnosticarlas es mediante inspección visible.
La mayoría de las mujeres son diagnosticadas con VPH sobre la base de pruebas de Papanicolaou anormales y no hay pruebas disponibles para hombres. No hay cura para el VPH. La forma más segura de eliminar el riesgo de VPH es abstenerse de cualquier contacto genital con otra persona. Para aquellos que eligen ser sexualmente activos, una relación monógama a largo plazo con una pareja no infectada es la estrategia más probable para prevenir futuras infecciones por VPH. La siguiente mejor manera de ayudar a reducir el riesgo es usar un condón, pero se desconoce su efectividad.
"¿Cuál es la conexión entre el VPH y el cáncer de cuello uterino?"
Todos los tipos de VPH causan anormalidades leves en la prueba de Papanicolaou que no tienen consecuencias graves. Aproximadamente 10 de los 30 tipos identificados de HPV pueden conducir al desarrollo de cáncer de cuello uterino. La investigación muestra que, para la mayoría de las mujeres, el 90% de las infecciones por VPH de cuello uterino se vuelven indetectables en dos años. Aunque solo una pequeña proporción de mujeres tiene una infección persistente, la infección persistente con los tipos de VPH de alto riesgo es el principal factor de riesgo para el cáncer de cuello uterino.
Una prueba de Papanicolaou puede detectar células precancerosas y cancerosas en el cuello uterino. La prueba de Papanicolaou y el seguimiento médico cuidadoso, con tratamiento si es necesario, pueden ayudar a garantizar que los cambios precancerosos en el cuello uterino causados por la infección por VPH no se conviertan en cáncer de cuello uterino potencialmente mortal. La prueba de Papanicolau utilizada en los programas de detección de cáncer de cuello uterino de EE. UU. es responsable de reducir en gran medida las muertes por cáncer de cuello uterino.
Enfermedades y Trastornos del Sistema Reproductivo Femenino
[editar]Las mujeres suelen lidiar con muchas enfermedades y trastornos diferentes que pertenecen al sistema reproductivo. Aquí hay algunos de los más comunes:
- Vulvovaginitis (pronunciado: vul-vo-vah-juh-ni-tus) es una inflamación de la vulva y la vagina. Puede ser causada por sustancias irritantes como jabón para la ropa, baños de espuma o una higiene deficiente, como el limpìarse de atrás hacia adelante. Los síntomas incluyen enrojecimiento y picazón en estas áreas y en ocasiones secreción vaginal. También puede ser causada por un crecimiento excesivo de cándida, un hongo que normalmente está presente en la vagina.
- El sangrado vaginal no menstrual se debe con mayor frecuencia a la presencia de un cuerpo extraño en la vagina. También puede deberse a un prolapso uretral, una afección en la que las membranas mucosas de la uretra sobresalen hacia la vagina y forma una pequeña masa de tejido en forma de rosquilla que sangra con facilidad. También puede deberse a una lesión de horcajadas o un trauma vaginal por abuso sexual.
- Embarazo ectópico ocurre cuando un huevo o cigoto fertilizado no viaja hasta el útero, sino que crece rápidamente en la trompa de Falopio. Las mujeres con esta condición pueden desarrollar dolor abdominal severo y deben ver a un médico porque es posible que sea necesaria una cirugía.
- Los tumores ováricos, aunque son raros, pueden ocurrir. Las mujeres con tumores de ovario pueden tener dolor abdominal y masas que se pueden sentir en el abdomen. Es posible que se necesite cirugía para extirpar el tumor.
- Los quistes ováricos son sacos no cancerosos llenos de material fluido o semisólido. Aunque son comunes y generalmente inofensivos, pueden convertirse en un problema si crecen demasiado. Los quistes grandes pueden presionar los órganos circundantes, causando dolor abdominal. En la mayoría de los casos, los quistes pasarán o desaparecerán por sí solos y el tratamiento no es necesario. Si los quistes son dolorosos y ocurren con frecuencia, un médico puede recetar píldoras anticonceptivas para modificar su crecimiento y ocurrencia. La cirugía también es una opción si necesitan ser eliminados.
- El síndrome de ovario poliquístico es un trastorno hormonal en el que los ovarios producen demasiadas hormonas. Esta condición hace que los ovarios se agranden y desarrollen muchos sacos o quistes llenos de líquido. A menudo aparece por primera vez durante la adolescencia. Dependiendo del tipo y la gravedad de la afección, se puede tratar con medicamentos para regular el equilibrio hormonal y la menstruación.
- Trichomonas vaginalis condición inflamatoria de la vagina generalmente una infección bacteriana también llamada vaginosis.
- Dismenorrea son períodos dolorosos.
- Menorragia es cuando una mujer tiene períodos muy abundantes con exceso de sangrado.
- Oligomenorrea es cuando una mujer falta o tiene períodos infrecuentes, a pesar de que ha estado menstruando por un tiempo y no está embarazada.
- Amenorrea es cuando una niña no ha comenzado su período cuando tiene 16 años o 3 años después de que ha comenzado la pubertad, no ha desarrollado signos de pubertad por 14 o ha tenido períodos normales pero se ha detenido menstruando por algunas razones distintas al embarazo.
- El síndrome de shock tóxico es causado por las toxinas liberadas en el cuerpo durante un tipo de infección bacteriana que es más probable que se desarrolle si el tampón se deja mucho tiempo. Puede producir fiebre alta, diarrea, vómitos y shock.
Los síntomas de Candidasis de las infecciones por hongos incluyen picazón, ardor y secreción. Los organismos de levadura siempre están presentes en todas las personas, pero generalmente se previenen de un "crecimiento excesivo" (multiplicación incontrolada que produce síntomas) por microorganismos naturales.
Al menos tres cuartas partes de todas las mujeres experimentarán candidiasis en algún momento de sus vidas. El organismo Candida albicans se encuentra en las vaginas de casi todas las mujeres y normalmente no causa problemas. Sin embargo, cuando se desequilibra con la otra "flora normal", como los lactobacilos (que también pueden verse afectados por el uso de duchas vaginales), un crecimiento excesivo de levadura puede provocar síntomas notables. Se ha encontrado que el embarazo, el uso de anticonceptivos orales, el sexo vaginal después del sexo anal de una manera antihigiénica y el uso de lubricantes que contienen glicerina están relacionados causalmente con las infecciones por hongos. La diabetes mellitus y el uso de antibióticos también están relacionados con una mayor incidencia de infecciones por hongos. La candidiasis se puede transmitir sexualmente entre los socios. Se ha encontrado que la dieta es la causa en algunos animales. La terapia de Reemplazo Hormonal y el tratamiento para la Infertilidad pueden ser factores que incrementen la infección.
También puede ocurrir cáncer del sistema reproductivo femenino, como:
- Cáncer de cuello uterino
- Cáncer de ovarios
- Cáncer uterino
- Cáncer de mama
Endometriosis
La endometriosis es la enfermedad ginecológica más común, que afecta a más de 5.5 millones de mujeres solo en América del Norte. Los dos síntomas más comunes son dolor e infertilidad.
En esta enfermedad, un tipo de tejido especializado que normalmente recubre el interior del útero (el endometrio) se implanta fuera del útero, con mayor frecuencia en las trompas de Falopio, los ovarios o el tejido que recubre la pelvis. Durante el ciclo menstrual, las hormonas hacen que el revestimiento del útero se espese para prepararse para un posible embarazo. Si no ocurre un embarazo, disminuyen los niveles de la hormona, lo que hace que el revestimiento engrosado se desprenda.
Cuando el tejido endometrial se encuentra en otras partes, continúa actuando de la manera normal: se espesa, se descompone y sangra cada mes a medida que los niveles hormonales aumentan y disminuyen. Sin embargo, debido a que no hay ningún lugar para que la sangre de este tejido mal ubicado salga del cuerpo, queda atrapada y el tejido circundante se irrita. La sangre atrapada puede conducir al crecimiento de quistes. Los quistes a su vez pueden formar tejido cicatrizal y adherencias. Esto causa dolor en el área del tejido extraviado, generalmente la pelvis. La endometriosis puede causar problemas de fertilidad. De hecho, las cicatrices y las adherencias en los ovarios o las trompas de Falopio pueden prevenir el embarazo.
La endometriosis puede ser leve, moderada o grave y tiende a empeorar con el tiempo sin tratamiento. Los síntomas más comunes son:
- Períodos dolorosos: dolor pélvico y calambres severos, dolor de espalda intenso y dolor abdominal.
- Dolor en otros momentos: Las mujeres pueden experimentar dolor pélvico durante la ovulación, dolor agudo y profundo en la pelvis durante el coito o dolor durante los movimientos intestinales o la micción.
- Sangrado excesivo: períodos abundantes o sangrado entre períodos.
- Infertilidad: aproximadamente el 30-40% de las mujeres
La causa de la endometriosis sigue siendo misteriosa. Los científicos están estudiando los roles que juegan las hormonas y el sistema inmune en esta condición. Una teoría sostiene que la sangre menstrual que contiene células endometriales fluye hacia atrás a través de las trompas de Falopio, estas células echan raíces y crecen. Otra hipótesis propone que la corriente sanguínea transporta las células endometriales a otros sitios en el cuerpo. Todavía otra teoría especula con que puede llevarse en los genes de ciertas familias una predisposición hacia la endometriosis.
Otros investigadores creen que ciertas células presentes en el abdomen en algunas mujeres conservan su capacidad de especializarse en células endometriales. Estas mismas células fueron responsables del crecimiento de los órganos reproductivos de la mujer cuando era un embrión. Se cree que las influencias genéticas o ambientales en la vida posterior permiten que estas células generen tejido endometrial fuera del útero.
Los expertos estiman que hasta una de cada diez mujeres estadounidenses en edad fértil tienen endometriosis. Hay algunos que piensan que el daño previo a las células que recubren la pelvis puede conducir a la endometriosis. Hay varias formas de diagnosticar la endometriosis:
- Examen pélvico
- Ultrasonido
- Laparoscopia. Usualmente utilizada, diagnóstico más correcto
- Prueba de sangre
La endometriosis se puede tratar con:
- Medicamentos para el dolor
- Terapia hormonal
- Anticonceptivos orales
- Agonistas y antagonistas de la hormona liberadora de gonadotropina (Gn-Rh)
- Danazol (Danocrine)
- Medroxyprogesterone (Depo-Provera)
- Cirugía conservadora que elimina los crecimientos endometriales.
- Histerectomía
Compruebe su comprensión
[editar]- Las respuestas para estas preguntas se pueden encontrar aquí
1. En homología, el ___________ en la hembra es igual al pene en el varón
- A) labios mayores
- B) capucha del clítoris
- C) clítoris
- D) labios menores
- E) ninguna de las anteriores
2. Contiene algunos de los músculos más fuertes en el cuerpo humano
- A) útero
- B) clítoris
- C) cuello uterino
- D) labios mayores
3. Protege las aberturas vaginal y uretral
- A) labios mayores
- B) labios menores
- C) clítoris
- D) uretra
4. Sally ha notado que su moco cervical ha cambiado y ahora se asemeja a las claras de huevo; de esto Sally podría asumir
- A) su período comenzará pronto
- B) nada, esto es una ocurrencia normal
- C) tiene una infección de levaduras
- D) está ovulando
5. Debbie recientemente fue al OBGYN y fue diagnosticada con PCOD (síndrome de ovario poliquístico) debido a esto ella tiene
- A) nada, es normal en las mujeres
- B) anticuerpos antiesperma
- C) una sobreproducción de LH
- D) filtración de leche de sus glándulas mamarias
- E) problemas para quedar embarazada
6. Angie fue al médico porque recientemente ha tenido dolor en la pierna, esto podría ser causado por
- A) dolor de la ovulación
- B) su período que comenzará mañana
- C) síndrome premenstrual
- D) un coágulo de sangre como resultado de su píldora anticonceptiva
7. Sue recientemente comenzó su período y ha notado que son muy pesados y dolorosos, y que son inconsistentes en su tiempo. Una explicación podría ser
- A) endometriosis
- B) cáncer de ovario
- C) candidasis
- D) síndrome de shock tóxico
- E) amenorrea
8. Mary se va a casar y no está lista para ser madre; elige este método anticonceptivo debido a su alta efectividad
- A) planificación familiar natural
- B) un diafragma
- C) inyecciones anticonceptivas
- D) una espuma de espermicida
9. La liberación de LH en mujeres causa
- A) menstruación
- B) ovulación
- C) aumento del revestimiento endometrial
- D) disminución del revestimiento endometrial
- E) nada LH solo hace algo en el sistema reproductivo masculino
10. Cuando los ovarios dejan de producir estrógeno, esto ocurre
- A) ovulación
- B) implantación
- C) síndrome premenstrual
- D) menopausia
11. La infertilidad afecta qué porcentaje de parejas?
- A) 5%
- B) 10%
- C) 15%
- D) 20%
12. ¿Cuál es la única forma de anticoncepción 100% efectiva?
- A) ligadura de trompas
- B) DIU
- C) Planificación familiar natural
- D) Abstinencia
Glosario
[editar]Adherencias: tejido anormal que une los órganos
Alvéolos: componentes básicos de las glándulas mamarias; tapizados con células epiteliales secretoras de leche
Control de natalidad: régimen de una o más acciones, dispositivos o medicamentos seguidos para prevenir o reducir deliberadamente la probabilidad de que una mujer quede embarazada
Mucus cervical: mucosa secretada por el cuello uterino, cerca de la ovulación ayuda a disminuir la acidez de la vagina
Cérvix' ': parte inferior y estrecha del útero donde se une con la parte superior de la vagina
Clitoris: pequeño cuerpo de tejido esponjoso que funciona únicamente para el placer sexual
Cromosomas: estructuras en el núcleo que contienen los genes de expresión genética
Ectocervix: parte del cuello uterino que se proyecta hacia la vagina
Canal endocervical: Pasadizo entre el orificio externo y la cavidad uterina
Endometrio: el revestimiento interno del útero
Trompas de Falopio: ubicadas en el extremo superior de la vagina, pasaje para el huevo del ovario
Factor V Leiden: este es el nombre dado a una variante del factor V humano que causa un trastorno de hipercoagulabilidad.
En este trastorno, la variante de Leiden del factor V no puede ser inactivada por la proteína C activada. Factor V Leiden es el trastorno de hipercoagulabilidad hereditario más común entre los eurasiáticos. Lleva el nombre de la ciudad de Leiden (Países Bajos), donde fue identificada por primera vez en 1994 por el profesor R. Bertina et al.
Gameto: una célula sexual haploide; ya sea un óvulo o una célula de esperma
Gen: la porción del ADN de un cromosoma que contiene la información necesaria para sintetizar una molécula de proteína particular
Gónada : un órgano reproductor, testículo u ovario que produce gametos y hormonas sexuales
Hormona: sustancia química producida en una glándula endocrina y secretada en el torrente sanguíneo que actúa sobre las células diana para producir un efecto específico
Himen: delgado pliegue de la membrana mucosa que separa la luz de la vagina del seno uretral.
Infertilidad: iIncapacidad para concebir naturalmente a un niño o la incapacidad de llevar un embarazo a término
Labios mayores: "Labios" externos de la vulva, hechos de tejido conectivo suelto y tejido adiposo con algo de músculo liso
Labios menores: labios internos de la vulva, pliegues y protegen la vagina, la uretra y el clítoris
Glándulas mamarias: órganos que producen leche para el sustento de un bebé
Meiosis: un tipo especializado de división celular mediante el cual se forman gametos o células sexuales haploides.
Menarquia: la primera descarga menstrual; ocurre normalmente entre las edades de 9 y 17
Menopausia: el período marcado por el cese de los períodos menstruales en la mujer humana
Ciclo menstrual: el ciclo reproductivo femenino rítmico caracterizado por cambios físicos en el revestimiento del útero
Referencias
[editar]- Essentials of Anatomy and Physiology. Fourth Edition. Valerie C. Scanlon and Tina Sanders.
- Human Anatomy. Sixth Edition. Van De Graaff.
- American Social Health Association;ashastd.org
- http://www.cdc.gov
