Fisiología humana/Sistema urinario
Introducción
[editar]
El sistema urinario es un grupo de órganos en el cuerpo que se ocupa de filtrar el exceso de líquido y otras sustancias del torrente sanguíneo. Las sustancias se filtran del cuerpo en forma de "orina". La orina es un líquido producido por los riñones, recogido en la vejiga y excretado a través de la uretra. La orina se utiliza para extraer el exceso de minerales o vitaminas, así como los glóbulos sanguíneos del cuerpo. Los órganos urinarios incluyen los riñones, los uréteres, la vejiga y la uretra. El sistema urinario trabaja con los otros sistemas del cuerpo para ayudar a mantener la homeostasis. Los riñones son los principales órganos de la homeostasis porque mantienen el equilibrio ácido - base y el balance salino de la sangre.
Funciones del sistema urinario
[editar]Una de las principales funciones del sistema urinario es el proceso de excreción. La excreción es el proceso de eliminar de un organismo los productos de desecho del metabolismo y otros materiales que no sirven para nada. El sistema urinario mantiene un volumen apropiado de líquido regulando la cantidad de agua que se excreta en la orina. Otros aspectos de su función incluyen la regulación de las concentraciones de diversos electrolitos en los fluidos corporales y el mantenimiento del pH normal de la sangre. Varios órganos del cuerpo realizan la excreción, pero los riñones son el órgano excretor más importante. La función primaria de los riñones es mantener un ambiente interno estable (homeostasis) para el metabolismo celular y tisular óptimo. Hacen esto separando la urea, las sales minerales, las toxinas, y otros productos de desecho de la sangre. También hacen el trabajo de conservar agua, sales y electrolitos. Por lo menos un riñón debe funcionar correctamente para que la vida se mantenga.
Seis funciones importantes de los riñones son:
Regulación de la composición iónica del plasma. Los iones tales como sodio, potasio, calcio, magnesio, cloruro, bicarbonato y fosfatos están regulados por la cantidad que el riñón excreta.
Regulación de la osmolaridad plasmática. Los riñones regulan la osmolaridad porque tienen control directo sobre cuántos iones y cuánta agua excreta una persona.
Regulación del volumen del plasma. Los riñones son tan importantes que incluso tienen un efecto sobre la presión sanguínea. Los riñones controlan el volumen de plasma controlando la cantidad de agua que una persona excreta. El volumen de plasma tiene un efecto directo en el volumen de sangre total, que tiene un efecto directo en su presión arterial. La sal (NaCl) causará la osmosis, la difusión de agua en la sangre.
Regulación de la concentración de iones de hidrógeno en plasma (pH). Los riñones se asocian con los pulmones y juntos controlan el pH. Los riñones tienen un papel importante porque controlan la cantidad de bicarbonato excretada o retenida. Los riñones ayudan a mantener el Ph de la sangre principalmente mediante la excreción de iones de hidrógeno y la reabsorción de iones bicarbonato según sea necesario.
Eliminación de desechos metabólicos y sustancias extrañas del plasma. Una de las cosas más importantes que los riñones excretan es el desecho nitrogenado. Como el hígado descompone los aminoácidos también libera amoníaco. El hígado rápidamente combina ese amoníaco con dióxido de carbono, creando urea que es el principal producto nitrogenado final del metabolismo en los seres humanos. El hígado convierte el amoníaco en urea porque es mucho menos tóxica. También podemos excretar amoníaco, creatinina y ácido úrico. La creatinina proviene de la descomposición metabólica del fosfato de creatina (un fosfato de alta energía en los músculos). El ácido úrico proviene de la descomposición de los nucleótidos. El ácido úrico es insoluble y demasiado ácido úrico en la sangre se acumulará y formará cristales que pueden acumularse en las articulaciones y causar la gota.
Secreción de las hormonas. El sistema endocrino tiene asistencia de los riñones al liberar hormonas. La renina es liberada por los riñones. La renina conduce a la secreción de aldosterona que se libera de la corteza suprarrenal. La aldosterona hace que los riñones reabsorban los iones de sodio (Na +). Los riñones también secretan eritropoyetina cuando la sangre no tiene la capacidad de transportar oxígeno. La eritropoyetina estimula la producción de glóbulos rojos. La vitamina D de la piel también se activa con la ayuda de los riñones. La absorción de calcio (Ca +) del tracto digestivo es promovida por la vitamina D.
CC: Comprobación de capítulo: ¿Nombrar el papel de los riñones y cómo funcionan?
Órganos del sistema urinario
[editar]Riñones y su estructura
[editar]
1 Pirámide renal
2 Arteria interlobulillar
3 Arteria renal
4 Vena renal
5 Hilio renal
6 Pelvis renal
7 Uréter
8 Cáliz menor
9 Cápsula renal
10 Polo renal inferior
11 Polo renal superior
12 Vena interlobulillar
13 Nefrona
14 Seno renal
15 Cáliz mayor
16 Papila renal
17 Columna renal
Los riñones son un par de órganos en forma de frijol, marrones, del tamaño de su puño. Miden 10-12 cm de largo. Están cubiertos por la cápsula renal, que es una cápsula resistente de tejido conectivo fibroso. Adherida a la superficie de cada riñón hay dos capas de grasa para ayudar a su amortiguación. El lado cóncavo del riñón tiene una depresión por donde penetra una arteria renal; una vena renal y un uréter salen del riñón. Los riñones se encuentran en la pared posterior de la cavidad abdominal justo por encima de la cintura, y están protegidos por la caja torácica. Se consideran retroperitoneales, lo que significa que se encuentran detrás del peritoneo. Hay tres regiones principales del riñón: la corteza renal, la médula renal y la pelvis renal. La capa granulada externa es la corteza renal. La corteza se extiende entre una capa interna radialmente estriada. La capa interna radialmente estriada es la médula renal. Contiene tejido en forma de pirámide llamado las pirámides renales, separadas por columnas renales. Los uréteres nacen de la pelvis renal y están en el centro mismo del riñón.
Vena renal
[editar]Las "venas renales" son venas que salen del riñón. Conectan el riñón a la vena cava inferior. Debido a que la vena cava inferior está en la mitad derecha del cuerpo, la vena renal izquierda es generalmente la más larga de las dos. A diferencia de la vena renal derecha, la vena renal izquierda a menudo recibe la vena gonadal izquierda (vena testicular izquierda en varones, vena ovárica izquierda en mujeres). Con frecuencia también recibe la vena suprarrenal izquierda.
Arteria renal
[editar]Las "arterias renales" normalmente surgen de la aorta abdominal y suministran sangre a los riñones. El suministro arterial de los riñones es variable y puede haber una o más arterias renales que suministran a cada riñón. Debido a la posición de la aorta, de la vena cava inferior y de los riñones en el cuerpo, la arteria renal derecha es normalmente más larga que la arteria renal izquierda. La arteria renal derecha normalmente atraviesa posteriormente la vena cava inferior. Las arterias renales llevan una gran porción del flujo sanguíneo total a los riñones. Hasta un tercio del gasto cardíaco total puede pasar a través de las arterias renales para ser filtrado por los riñones.
Uréteres
[editar]Los "uréteres" son dos tubos que drenan la orina de los riñones a la vejiga. Cada uréter es un tubo muscular de aproximadamente 10 pulgadas (25 cm) de largo. Los músculos de las paredes de los uréteres envían la orina en pequeños chorros a la vejiga (un saco plegable que se encuentra en la parte delantera de la cavidad de la pelvis ósea que permite el almacenamiento temporal de la orina). Después de que la orina entra en la vejiga por los uréteres, pequeños pliegues en la mucosa de la vejiga actúan como válvulas que impiden el flujo hacia atrás de la orina. La salida de la vejiga está controlada por un músculo esfínter. Una vejiga llena estimula los nervios sensoriales en la pared de la vejiga que relajan el esfínter y permiten la liberación de la orina. Sin embargo, la relajación del esfínter es también en parte una respuesta aprendida bajo control voluntario. La orina liberada entra en la uretra.
Vejiga urinaria
[editar]La "vejiga urinaria" es un órgano hueco, muscular y distendible o elástico que se asienta sobre el suelo pélvico (superior a la próstata en los hombres). En su borde anterior se encuentra la sínfisis púbica y, en su borde posterior, la vagina (en las mujeres) y el recto (en los hombres). La vejiga urinaria puede contener aproximadamente de 17 a 18 onzas (500 a 530 ml) de orina, sin embargo el deseo de orinar se experimenta generalmente cuando contiene alrededor de 150 a 200 ml. Cuando la vejiga se llena de orina (aproximadamente hasta la mitad), los receptores de estiramiento envían impulsos nerviosos a la médula espinal, que luego envía un impulso nervioso reflejo al esfínter (válvula muscular) en el cuello de la vejiga, haciendo que se relaje y permita el flujo de orina en la uretra. El esfínter uretral interno es involuntario. Los uréteres entran en la vejiga diagonalmente desde su piso dorsolateral en un área llamada trígono. El trígono es un área de forma triangular en la pared postero-inferior de la vejiga. La uretra sale en el punto más bajo del triángulo del trígono. La orina en la vejiga también ayuda a regular la temperatura corporal. Una vejiga al operar normalmente se vacía completamente después de una descarga completa, de lo contrario es un signo de que su elasticidad está comprometida, cuando se queda completamente vacía de líquido, puede causar una sensación de frío debido al cambio rápido de la temperatura corporal.
Uretra
[editar]
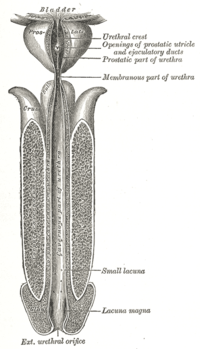
La uretra es un tubo muscular que conecta la vejiga con el exterior del cuerpo. La función de la uretra es eliminar la orina del cuerpo. Mide alrededor de 1,5 pulgadas (3,8 cm) en una mujer, pero hasta 20 cm (8 pulgadas) en un hombre. Debido a que la uretra es mucho más corta en una mujer esto hace que sea mucho más fácil en una mujer que las bacterias dañinas lleguen a su vejiga, esto produce comúnmente una infección de la vejiga o una infección urinaria. La bacteria más común de una UTI es E-coli del intestino grueso que se ha excretado en la materia fecal.
Uretra femenina En la hembra humana, la uretra tiene aproximadamente 1-2 pulgadas de largo y se abre en la vulva entre el clítoris y la abertura vaginal.
Los hombres tienen una uretra más larga que las mujeres. Esto significa que las mujeres tienden a ser más susceptibles a las infecciones de la vejiga (cistitis) y el tracto urinario.
Uretra masculina
En el hombre, la uretra es de aproximadamente 8 pulgadas de largo y se abre al final de la cabeza del pene.
La longitud de la uretra masculina, y el hecho de que contiene una serie de curvas, hace que el cateterismo sea más difícil.
El "esfinter uretral" es un nombre colectivo para los músculos utilizados para controlar el flujo de orina de la vejiga urinaria. Estos músculos rodean la uretra, de modo que cuando se contraen, la uretra se cierra.
- Hay dos áreas distintas de músculo: el esfínter interno, en el cuello de la vejiga y
- El esfínter externo, o distal.
Los machos humanos tienen músculos del esfínter mucho más fuertes que las hembras, lo que significa que pueden retener una gran cantidad de orina por el doble de tiempo, tanto como 800 ml.
Nefronas
[editar]Una nefrona es la unidad estructural y funcional básica del riñón. Nefrona viene de la palabra griega (nephros) que significa riñón. Su función principal es regular el agua y las sustancias solubles filtrando la sangre, reabsorbiendo lo que se necesita y excretando el resto como orina. Las nefronas eliminan los desechos del cuerpo, regulan el volumen y la presión sanguínea, controlan los niveles de electrolitos y metabolitos, y regulan el pH de la sangre. Sus funciones son vitales para la vida y están regulados por el sistema endocrino por hormonas como la hormona antidiurética, la aldosterona y la hormona paratiroidea.
Cada nefrona tiene su propia fuente de sangre de dos regiones capilares de la arteria renal. Cada nefrona está compuesta por un componente filtrante inicial (el corpúsculo renal) y un túbulo especializado en la reabsorción y secreción (túbulo renal). El corpúsculo renal filtra grandes solutos de la sangre, suministrando agua y pequeños solutos al túbulo renal para su modificación.
Glomérulo
[editar]| Para más información, véase el artículo «Glomérulo renal» en Wikipedia. |
El glomérulo es un conjunto de capilares que recibe su suministro de sangre a partir de una arteriola aferente de la circulación renal. La presión sanguínea glomerular proporciona la fuerza motriz para que el fluido y los solutos sean filtrados fuera de la sangre y dentro del espacio fabricado por la cápsula de Bowman.
El resto de la sangre no filtrada en el glomérulo pasa a la arteriola eferente más estrecha. Luego se traslada a los vasos rectos del riñón, que recogen los capilares entrelazados con los túbulos convoluidos a través del espacio intersticial, donde también entrarán las sustancias reabsorbidas. Esto luego se combina con vénulas eferentes de otras nefronas en la vena rena, y se reúne con el torrente sanguíneo principal.
Arteriolas aferentes/eferentes
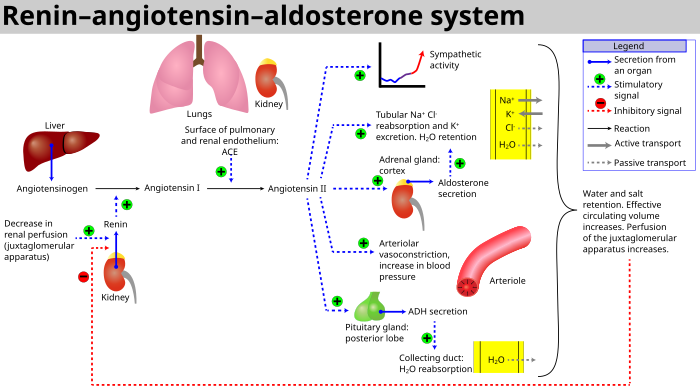
La arteriola aferente suministra sangre al glomérulo. Un grupo de células especializadas conocidas como "células yuxtaglomerulares" se localizan alrededor de la arteriola aferente donde entra en el corpúsculo renal. La arteriola eferente drena el glomérulo. Entre las dos arteriolas se encuentran células especializadas llamadas macula densa. Las células yuxtaglomerulares y la mácula densa forman colectivamente el aparato juxtaglomerular. Es en las células del aparato yuxtaglomerular donde se forma y almacena la enzima renina. La renina se libera en respuesta a la disminución de la presión arterial en las arteriolas aferentes, disminución del cloruro de sodio en el túbulo contorneado distal y estimulación del nervio simpático de los receptores (beta-adrenal) en las células yuxtaglomerulares. La renina es necesaria para formar angiotensina I y angiotensina II que estimulan la secreción de aldosterona por la corteza suprarrenal.
Cápsula glomerular o cápsula de Bowman
[editar]La cápsula de Bowman (también denominada cápsula glomerular) rodea al glomérulo y está compuesta por capas viscerales (internas) y parietales (capas epiteliales escamosas simples) (externas) . La capa visceral se encuentra justo debajo de la membrana de base glomerular espesada y está hecha de podocitos que envían procesos de base a lo largo de la longitud del glomérulo. Los procesos de base se entrelazan entre sí formando hendiduras de filtración que, en contraste con las del endotelio glomerular, están atravesadas por diafragmas. El tamaño de las hendiduras de filtración restringe el paso de moléculas grandes (por ejemplo, albúmina) y células (por ejemplo, glóbulos rojos y plaquetas). Además, los procesos de las bases tienen un recubrimiento cargado negativamente (glicocálisis) que limita la filtración de moléculas cargadas negativamente, como la albúmina. Esta acción se denomina repulsión electrostática.
La capa parietal de la cápsula de Bowman está revestida por una sola capa de epitelio escamoso. Entre las capas visceral y parietal está el espacio de Bowman, en el cual entra el filtrado después de pasar a través de las ranuras de filtración de los podocitos. Es aquí donde las células del músculo liso y los macrófagos se encuentran entre los capilares y les proporcionan apoyo. A diferencia de la capa visceral, la capa parietal no funciona en la filtración. Más bien, la barrera de filtración está formada por tres componentes: los diafragmas de las hendiduras de filtración, la membrana basal glomerular gruesa y el glicocálice secretado por podocitos. El 99% del filtrado glomerular será finalmente reabsorbido.
El proceso de filtración de la sangre en la cápsula de Bowman es ultrafiltración (o filtración glomerular), y la velocidad normal de filtración es de 125 ml / min, equivalente a diez veces el volumen de sangre diariamente. La medición de la tasa de filtración glomerular (TFG) es una prueba diagnóstica de la función renal. Una disminución de la TFG puede ser un signo de insuficiencia renal. Las afecciones que pueden afectar la TFG incluyen: presión arterial, constricción de las arteriolas eferentes, constricción de las arteriolas aferentes, concentración de proteína plasmática y presión osmótica coloide.
Cualquier proteína que sea aproximadamente de 30 kilodaltons o mrenor puede pasar libremente a través de la membrana. Aunque, hay algún obstáculo adicional para las moléculas cargadas negativamente debido a la carga negativa de la membrana basal y los podocitos. Cualquier molécula pequeña como el agua, la glucosa, la sal (NaCl), los aminoácidos y la urea pasan libremente al espacio de Bowman, pero las células, las plaquetas y las proteínas grandes no. Como resultado, el filtrado que sale de la cápsula de Bowman es muy similar al plasma sanguíneo en la composición cuando pasa al túbulo contorneado proximal. En conjunto, el glomérulo y la cápsula de Bowman se denominan corpúsculo renal.
Túbulo proximal
[editar]El túbulo proximal puede dividirse anatómicamente en dos segmentos: el túbulo contorneado proximal y el túbulo recto proximal. El túbulo contorneado proximal puede dividirse más en segmentos S1 y S2 basándose en la apariencia histológica de sus células. Siguiendo esta convención de nomenclatura, el túbulo recto proximal se denomina comúnmente segmento S3. El túbulo contorneado proximal tiene una capa de células cuboidales en el lumen. Este es el único lugar en la nefrona que contiene células cuboidales. Estas células están cubiertas con millones de microvellosidades. Las microvellosidades sirven para aumentar la superficie de reabsorción.
El fluido en el filtrado que entra en el túbulo contorneado proximal se reabsorbe en los capilares peritubulares, incluyendo aproximadamente dos tercios de la sal y el agua filtradas y todos los solutos orgánicos filtrados (principalmente glucosa y aminoácidos). Esto es impulsado por el transporte de sodio desde el lumen a la sangre por la Na + / K + ATPasa en la membrana basolateral de las células epiteliales. Gran parte del movimiento masivo de agua y solutos ocurre entre las celdas a través de las uniones estrechas, que en este caso no son selectivas.
Los solutos se absorben isotónicamente, ya que el potencial osmótico del fluido que sale del túbulo proximal es el mismo que el del filtrado glomerular inicial. Sin embargo, la glucosa, los aminoácidos, el fosfato inorgánico y algunos otros solutos se reabsorben a través de un transporte activo secundario a través de canales de co-transporte impulsados por el gradiente de sodio fuera de la nefrona.
Bucle de la nefrona o lazo de Henle
[editar]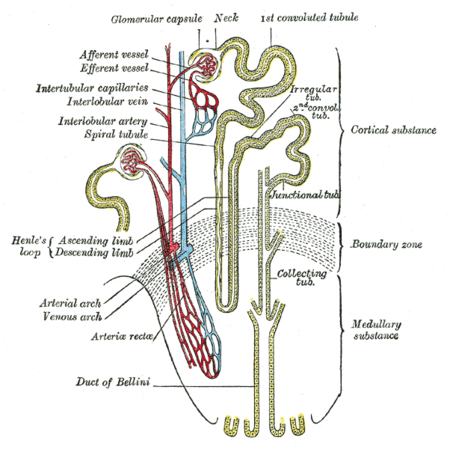
El bucle de Henle (a veces conocido como el lazo de la nefrona) es un tubo en forma de U que consta de una extremidad descendente y una extremidad ascendente. Comienza en la corteza, recibiendo filtrado del túbulo contorneado proximal, se extiende hacia el interior de la médula y luego regresa a la corteza para vaciarse en el túbulo contorneado distal. Su función principal es concentrar la sal en el intersticio, el tejido que rodea el bucle.
Extremo descendente: El extremo descendente es permeable al agua pero completamente impermeable a la sal, y por lo tanto indirectamente contribuye a la concentración del intersticio. A medida que el filtrado desciende más profundamente en el intersticio hipertónico de la médula renal, el agua fluye libremente desde la extremidad descendente por ósmosis hasta que la tonicidad del filtrado y el intersticio se equilibran. Los extremos descendentes más largos permiten más tiempo para que el agua salga del filtrado, por lo que los miembros más largos hacen que el filtrado sea más hipertónico que los miembros más cortos.
Extremo ascendente: A diferencia del extremo descendente, el extremo ascendente del bucle de Henle es impermeable al agua, una característica crítica del mecanismo de cambio en contracorriente empleado por el bucle. La extremidad ascendente bombea activamente el sodio del filtrado, generando el intersticio hipertónico que impulsa el intercambio a contracorriente. Al pasar a través de la extremidad ascendente, el filtrado crece hipotónico ya que ha perdido gran parte de su contenido de sodio. Este filtrado hipotónico pasa al túbulo contorneado distal en la corteza renal.
Tubo contorneado distal
[editar]El túbulo contorneado distal es similar al túbulo contorneado proximal en estructura y función. Las células que recubren el túbulo tienen numerosas mitocondrias, lo que permite que el transporte activo se lleve a cabo mediante la energía suministrada por ATP. Gran parte del transporte iónico que tiene lugar en el túbulo contorneado distal está regulado por el sistema endocrino. En presencia de hormona paratiroidea, el túbulo contorneado distal reabsorbe más calcio y excreta más fosfato. Cuando la aldosterona está presente, se reabsorbe más sodio y se excreta más potasio. El péptido natriurético auricular provoca que el túbulo convoluto distal excrete más sodio. Además, el túbulo también secreta hidrógeno y amonio para regular el pH.
Después de recorrer la longitud del túbulo convoluto distal, sólo queda un 3% de agua y el contenido de sal restante es insignificante. El 97,9% del agua del filtrado glomerular entra en los túbulos contorneados y en los conductos colectores por ósmosis.
Conductos de recogida
[editar]Cada túbulo contorneado distal entrega su filtrado a un sistema de conductos colectores, cuyo primer segmento es el túbulo de conexión. El sistema de conductos colectores comienza en la corteza renal y se extiende profundamente en la médula. A medida que la orina se desplaza por el sistema de conductos colectores, pasa por el intersticio medular que tiene una concentración alta de sodio como resultado del bucle del sistema multiplicador de contracorriente de Henle. Aunque el conducto colector es normalmente impermeable al agua, se vuelve permeable en presencia de hormona antidiurética (ADH). Hasta tres cuartas partes del agua de la orina puede ser reabsorbida al salir del conducto colector por ósmosis. Así, los niveles de ADH determinan si la orina se concentrará o se diluirá. La deshidratación da como resultado un aumento de la ADH, mientras que la suficiencia de agua da como resultado una ADH baja que permite una orina diluida. Las porciones inferiores del conducto colector son también permeables a la urea, permitiendo que parte de ella entre en la médula del riñón, manteniendo así su alta concentración de iones (que es muy importante para la nefrona).
La orina sale de los conductos colectores medulares a través de la papila renal, vaciando en los cálices renales, la pelvis renal y finalmente en la vejiga a través del uréter.
Debido a que tiene un origen embrionario diferente que el resto de la nefrona (el conducto colector es del endodermo mientras que el nefrón es del mesodermo), el conducto colector generalmente no se considera una parte del nefrón propiamente dicho.
Hormonas renales
1. Vitamina D - Se convierte metabólicamente activa en el riñón. Los pacientes con enfermedad renal tienen síntomas de alteración del equilibrio de calcio y fosfato.
2. Eritropoyetina: liberada por los riñones en respuesta a la disminución de los niveles de oxígeno en los tejidos (hipoxia).
3. Hormona natriurética - Liberada de gránulos de cardiocitos situados en las aurículas derecha del corazón en respuesta al aumento del estiramiento auricular. Inhibe las secreciones de ADH que pueden contribuir a la pérdida de sodio y agua.
Formación de orina
[editar]La orina se forma en tres pasos: filtración, reabsorción y secreción.
Filtración
[editar]La sangre entra en la arteriola aferente y fluye hacia el glomérulo. La sangre en el glomérulo tiene tanto componentes de la sangre filtrables como componentes de la sangre no filtrables. Los componentes sanguíneos filtrables se desplazan hacia el interior del glomérulo mientras que los componentes sanguíneos no filtrables evitan el proceso de filtración al salir a través de la arteriola eferente. Los componentes de la sangre filtrada tomarán una forma similar al plasma llamada filtrado glomerular. Algunos de los componentes filtrantes de la sangre son agua, desechos nitrogenados, nutrientes y sales (iones). Los componentes sanguíneos no filtrables incluyen elementos formados tales como células sanguíneas y plaquetas junto con proteínas plasmáticas. El filtrado glomerular no tiene la misma consistencia que la orina, ya que gran parte de ella se reabsorbe en la sangre cuando el filtrado pasa a través de los túbulos del nefrón.
Reabsorción
[editar]Dentro de la red capilar peritubular, las moléculas y los iones se reabsorben de nuevo en la sangre. El cloruro de sodio reabsorbido en el sistema aumenta la osmolaridad de la sangre en comparación con el filtrado glomerular. Este proceso de reabsorción permite que el agua (H2O) pase del filtrado glomerular de nuevo al sistema circulatorio.
La glucosa y varios aminoácidos también se reabsorben en el sistema circulatorio. Estos nutrientes tienen moléculas portadoras que reclaman la molécula glomerular y la liberan en el sistema circulatorio. Si se agotan todas las moléculas portadoras, el exceso de glucosa o aminoácidos se liberan en la orina. Una complicación de la diabetes es la incapacidad del cuerpo para reabsorber la glucosa. Si aparece demasiada glucosa en el filtrado glomerular aumenta la osmolaridad del filtrado, haciendo que el agua sea liberada en la orina en lugar de ser reabsorbida por el sistema circulatorio. La micción frecuente y la sed inexplicada son signos de advertencia de la diabetes, debido a que el agua no se reabsorbe.
El filtrado glomerular se ha separado ahora en dos formas: filtrado reabsorbido y filtrado no reabsorbido. El filtrado no reabsorbido es conocido entonces como fluido tubular a medida que pasa a través del conducto colector para ser procesado en la orina.
Secreción
[editar]Algunas sustancias se eliminan de la sangre a través de la red capilar peritubular hacia el túbulo contorneado distal o el conducto colector. Estas sustancias son iones de hidrógeno, creatinina y fármacos. La orina es una colección de sustancias que no han sido reabsorbidas durante la filtración glomerular o la reabsorción tubular.
Mantenimiento del balance de agua y sal
[editar]Es el trabajo de los riñones mantener el equilibrio agua-sal de la sangre. También mantienen el volumen de sangre, así como la presión arterial. Ejemplos simples de maneras en que se puede cambiar este equilibrio incluyen la ingestión de agua, la deshidratación, la pérdida de sangre y la ingestión de sal.
Reabsorción de agua
[editar]El control directo de la excreción de agua en los riñones es ejercido por la hormona antidiurética (ADH), liberada por el lóbulo posterior de la glándula pituitaria. ADH provoca la inserción de canales de agua en las membranas de las células que recubren los conductos colectores, permitiendo la reabsorción del agua. Sin ADH, se reabsorbe poco agua en los conductos colectores y se excreta una orina diluida.
Hay varios factores que influyen en la secreción de ADH. La primera de ellas ocurre cuando el plasma sanguíneo se concentra demasiado. Cuando esto ocurre, los receptores especiales en el hipotálamo liberan ADH. Cuando la presión arterial baja, los receptores de estiramiento en la aorta y las arterias carótidas estimulan la secreción de ADH para aumentar el volumen de sangre.
Reabsorción de sal
[editar]Los riñones también regulan el equilibrio de sal en la sangre controlando la excreción y la reabsorción de varios iones. Como se señaló anteriormente, ADH juega un papel en el aumento de la reabsorción de agua en los riñones, ayudando así a diluir los fluidos corporales. Los riñones también tienen un mecanismo regulado para la reabsorción de sodio en la nefrona distal. Este mecanismo está controlado por la aldosterona, una hormona esteroide producida por la corteza suprarrenal. La aldosterona promueve la excreción de iones de potasio y la reabsorción de iones de sodio. La liberación de aldosterona se inicia por los riñones. El aparato yuxtaglomerular es una estructura renal constituida por la mácula densa, las células mesangiales y las células yuxtaglomerulares. Las células yuxtaglomerulares (células JG, también conocidas como células granulares) son el lugar de la secreción de renina. La renina es una enzima que convierte el angiotensinógeno (una proteína plasmática grande producida por el hígado) en angiotensina I y finalmente en angiotensina II, que estimula la corteza suprarrenal para producir aldosterona. La reabsorción de iones de sodio es seguida por la reabsorción de agua. Esto hace que la presión arterial, así como el volumen de sangre aumente.
La hormona natriurética auricular (ANH) es liberada por las aurículas del corazón cuando las células cardíacas se estiran debido al aumento del volumen sanguíneo. ANH inhibe la secreción de renina por el aparato yuxtaglomerular y la secreción de la aldosterona por la corteza suprarrenal. Esto favorece la excreción de sodio. lo que hace que la presión arterial y el volumen de sangre disminuyan.
Hipernatremia
[editar]Un aumento de los niveles de sodio plasmático por encima de lo normal es la hipernatremia. El sodio es el soluto primario en el líquido extracelular. Los niveles de sodio tienen un papel importante en la regulación de la osmolaridad. Para las células excitables, el gradiente electroquímico para el sodio a través de la membrana plasmática es crítico para la vida. La retención de agua y un aumento de la presión arterial por lo general son signos de hipernatremia. Si los niveles de sodio en plasma están por debajo de lo normal, se denomina hiponatremia. Los signos de esto son bajo volumen de plasma e hipotensión.
Diuréticos
[editar]Un diurético (coloquialmente llamado píldora de agua) es cualquier medicamento que eleve la tasa de excreción de orina corporal (diuresis). Los diuréticos también disminuyen el volumen de fluido extracelular (ECF), y se utilizan principalmente para producir un balance de fluido extracelular negativo. La cafeína, el jugo de arándano y el alcohol son diuréticos débiles.
En medicina, los diuréticos se utilizan para tratar la insuficiencia cardíaca, la cirrosis hepática, la hipertensión y ciertas enfermedades renales. Los diuréticos alivian los síntomas de estas enfermedades causando pérdida de sodio y agua a través de la orina. Como la orina es producida por el riñón, sodio y agua - que causan edema relacionado con la enfermedad - se mueven en la sangre para reemplazar el volumen perdido, lo que reduce el edema patológico. Algunos diuréticos, como la acetazolamida, ayudan a hacer la orina más alcalina y son útiles para aumentar la excreción de sustancias como la aspirina en casos de sobredosis o envenenamiento.
Las acciones antihipertensivas de algunos diuréticos (tiazidas y diuréticos de bucle en particular) son independientes de su efecto diurético. Es decir, la reducción de la presión arterial no se debe a la disminución del volumen sanguíneo resultante del aumento de la producción de orina, sino que se produce a través de otros mecanismos y a dosis menores que las necesarias para producir diuresis. Indapamide fue diseñado específicamente pensando en esto y tiene una ventana terapéutica mayor para la hipertensión (sin diuresis pronunciada) que la mayoría de los otros diuréticos.
Químicamente, los diuréticos son un grupo diverso de compuestos que estimulan o inhiben varias hormonas que se producen naturalmente en el cuerpo para regular la producción de orina por los riñones.
El alcohol produce diuresis a través de la modulación del sistema de vasopresina.
Enfermedades del riñón
[editar]La nefropatía diabética (nephropatia diabetica), también conocida como síndrome de Kimmelstiel-Wilson y glomerulonefritis intercapilar, es una enfermedad renal progresiva causada por la angiopatía de los capilares en los glomérulos renales. Se caracteriza por glomerulosclerosis nodular. Se debe a la diabetes mellitus de larga duración, y es una causa principal para la diálisis en muchos países occidentales.

En medicina, la hematuria (o "hematuria") es la presencia de sangre en la orina. Es un signo de un gran número de enfermedades de los riñones y el tracto urinario, que van desde trivial a letal.
Los cálculos renales, también conocidos como nefrolitiasis o urolitiasis, son acreciones sólidas (cristales) de minerales disueltos en la orina que se encuentran dentro de los riñones o uréteres. Varían en tamaño de tan pequeño como un grano de arena a tan grande como una pelota de golf. Los cálculos renales suelen salir del cuerpo en la corriente de orina; si crecen hasta hacerse relativamente grandes antes de pasar (en el orden de milímetros), la obstrucción de un uréter y se distensión con la orina puede causar dolor severo más comúnmente sentido en el flanco, el bajo vientre y la ingle. Los cálculos renales no tienen relación con los cálculos biliares.
Caso de estudio Yo estaba embarazada de 34 semanas cuando noté sangre en mi orina. Fui inmediatamente a mi OBGYN donde me dijeron que tenía una infección de la vejiga y me dieron un antibiótico. A la mañana siguiente experimenté el dolor más intenso. Me llevaron a la sala de emergencias donde me dijeron que tenía cálculos renales. Los médicos explicaron que no podía hacer nada mientras estuviera embarazada. Las siguientes 3 semanas de mi vida estuvieron llenas de dolor intenso y tomando múltiples analgésicos. Después de que di a luz a mi bebé, las exploraciones me hicieron exploraciones de CAT y me informaron que tenía 6 cálculos renales. Tardé tres semanas más en arrojar todas las piedras, las más grandes medían 5 mm. Las piedras fueron analizadas y me informaron que mi cuerpo había estado acumulando calcio debido a mi embarazo y esto fue la causa de los cálculos renales. Seguí teniendo dolor de riñón durante 6 meses después de arrojar las piedras. Ahora vivo con una dieta baja en calcio y la esperanza de que mi cuerpo no desarrollará más cálculos renales.
Pielonefritis: cuando existe una infección de la pelvis renal y los calices, llamada pielitis, se propaga para involucrar al resto del riñón también, el resultado es la pielonefritis. Por lo general, resulta de la propagación de la bacteria fecal Escherichia coli de la región anal superior a través del tracto urinario. En casos severos, el riñón se hincha y se forman cicatrices, abscesos, y la pelvis renal se llena de pus. Si no se trata, el riñón infectado puede quedar severamente dañado, pero la administración de antibióticos generalmente consigue una cura total.
Glomerulonefritis: la inflamación del glomérulo puede ser causada por anomalías inmunológicas, fármacos o toxinas, trastornos vasculares y enfermedades sistémicas. La glomerulonefritis puede ser aguda, crónica o progresiva. Dos cambios importantes en la orina son distintivos de la glomerulonefritis: hematuria y proteinuria con la albúmina como proteína principal. También hay una disminución en la orina ya que hay una disminución en la TFG (tasa de filtración glomerular). Insuficiencia renal Está asociado con oliguria (menos de 400 ml de excreción de orina por día).
Insuficiencia renal: la uremia es un síndrome de insuficiencia renal e incluye niveles elevados de urea y creatinina en la sangre. La insuficiencia renal aguda puede revertirse si se diagnostica precozmente. La insuficiencia renal aguda puede ser causada por hipotensión severa o enfermedad glomerular severa. Las pruebas de diagnóstico incluyen BUN y pruebas de nivel de creatinina en plasma. Se considera insuficiencia renal crónica si la disminución de la función renal es inferior al 25%.
Diabetes insípida
[editar]Es causada por la deficiencia o disminución de la ADH. La persona con (DI) muestra incapacidad de tener una orina concentrada aunque tome poca agua y puede llegar a tomar de 3 a 20 litros de agua al día. Hay dos formas de (DI), neurogénica y nefrogénica.
En la nefrogénica (DI) los riñones no responden a ADH. Por lo general, la nefrogénica (DI) se caracteriza por el deterioro de la capacidad de concentración de la orina por el riñón. La causa puede ser un rasgo genético, trastorno electrolítico o efecto secundario de fármacos como el litio. En la neurogénica (DI), esta es causada generalmente por una lesión en la cabeza cerca del tracto hipofisario.
Infecciones del tracto urinario (UTI)
[editar]El segundo tipo más común de infecciones bacterianas visto por los médicos es la UTI. De todas las bacterias que colonizan y causan infecciones del tracto urinario la más normal es Escherichia coli. En el hospital los catéteres permanentes y el cateterismo directo predisponen la oportunidad de infecciones del tracto urinario. En las mujeres hay tres etapas en la vida que predisponen a las infecciones del tracto urinario: la menarquía, la manipulación en las relaciones sexuales, y la menopausia. Sin embargo, un pequeño porcentaje de hombres y niños tendrán infecciones del tracto urinario. En los hombres se debe generalmente al crecimiento de la glándula de la próstata que ocurre generalmente en hombres mayores de la edad. En los niños puede ocurrir entre el 3% y el 5% en las niñas y el 1% en los niños, es más común en los niños no circuncidados que en los circuncidados el tener una infección del tracto urinario, en las niñas puede ser como resultado de la iniciación en ir solas al baño, algunas predisposiciones para La infección del tracto urinario incluye antecedentes familiares y anomalías del tracto urinario. En los recién nacidos las infecciones del tracto urinario son más comunes cuando existe bacteriemia.
Diálisis y trasplante de riñón
[editar]
Generalmente, los seres humanos pueden vivir normalmente con sólo un riñón. Sólo cuando la cantidad de tejido renal sano disminuye considerablemente se desarrollará insuficiencia renal. Si la función renal está alterada, se usan varias formas de medicamentos, mientras que otros están contraindicados. Siempre que el tratamiento se comience temprano, puede ser posible revertir la insuficiencia renal crónica debido a la diabetes o la presión arterial alta. Si el aclaramiento de creatinina (una medida de la función renal) ha caído muy bajo ("insuficiencia renal terminal"), o si la disfunción renal conduce a síntomas graves, se inicia la diálisis. La diálisis es un procedimiento médico, realizado en varias formas diferentes, donde la sangre se filtra fuera del cuerpo.
El trasplante renal es la única cura para la insuficiencia renal en etapa terminal; la diálisis, es un tratamiento de apoyo; una forma de "comprar tiempo" para salvar la inevitable espera de un órgano adecuado.
El primer trasplante de riñón fue anunciado el 4 de marzo de 1954 en el Peter Bent Brigham Hospital de Boston. La cirugía fue realizada por el Dr. Joseph E. Murray, que fue galardonado con el Premio Nobel de Medicina en 1990 por esta hazaña.
Hay dos tipos de trasplantes de riñón: trasplante de donante vivo y trasplante de cadáver (donante muerto). Cuando se trasplanta un riñón de un donante vivo, generalmente un pariente de sangre, en el cuerpo del paciente, se debe juzgar que el grupo sanguíneo y el tipo de tejido del donante son compatibles con el del paciente y se hacen extensas pruebas médicas para determinar la salud del donante. Antes de que los órganos de un donante muerto puedan ser trasplantados, tienen que hacerse una serie de pruebas médicas para determinar si los órganos están sanos. Además, en algunos países, la familia del donante debe dar su consentimiento para la donación de órganos. En ambos casos, el receptor del nuevo órgano necesita tomar medicamentos para suprimir su sistema inmunológico ayudando así a prevenir que su cuerpo rechace el nuevo riñón.
Preguntas de la revisión
[editar]Las respuestas a estas preguntas pueden encontrarse aquí
1. Mientras leo un análisis de sangre veo un alto nivel de creatinina, podría asumir de esto que
- A) Existe la posibilidad de una UTI
- B) Existe la posibilidad de diabetes
- C) Existe una posibilidad de insuficiencia renal
- D) No hay nada malo, esto es normal
2. El control directo de la excreción de agua en los riñones está controlado por
- A) La hormona antidiurética
- B) La médula oblonga
- C) plasma sanguíneo
- D) Cantidad de sodio en la sangre
3. Nefrones
- A) Eliminan los desechos del cuerpo
- B) Regular el volumen y la presión sanguínea
- C) Niveles de control de electrolitos y metabolitos
- D) Regulan el pH de la sangre
- E) Todo lo anterior
4. Si estoy deshidratado, mi cuerpo aumentará
- A) ATP
- B) ADP
- C) Orina diluida
- D) ADH
5. ¿Qué parte de la néfrona elimina agua, iones y nutrientes de la sangre?
- A) vasa recta
- B) lazo de Henle
- C) túbulo convolucionado proximal
- D) capilares peritubulares
- E) glomérulo
6. Los riñones tienen un efecto directo sobre cuál de los siguientes
- A) Presión arterial
- B) Cuanta agua una persona excreta
- C) Volumen total de sangre
- D) pH
- E) todo lo anterior
7. ¿Por qué entran las sustancias en el glomérulo en la cápsula de Bowman?
- A) la carga magnética de la cápsula de Bowman atrae las sustancias
- B) las sustancias se transportan activamente en la cápsula del Bowman
- C) la presión arterial del glomérulo es tan grande que la mayoría de las sustancias en la sangre se mueven en la cápsula
- D) los pequeños hombres verdes la fuerza adentro con sus armas de rayo laser
8. ¿Qué ocurre en la excreción tubular?
- A) se forman enlaces urinarios entre los residuos
- B) los desechos se difunden desde el túbulo
- C) los residuos se mueven en el túbulo convoluto distal de la sangre
- D) la presión arterial evacua los residuos del riñón
9. El sistema de intercambio a contracorriente incluye_________y_________.
- A) glomérulo y macula densa
- B) túbulo contorneado proximal y túbulo convoluto distal
- C) lazo de Henle y túbulo de recolección
- D) arteriola aferente y arteriola eferente
- E) uréteres y vejiga
10. La función del bucle del nefrón en el proceso de formación de orina es:
- A) reabsorción de agua
- B) producción de filtrado
- C) reabsorción de solutos
- D) secreción de solutos
11. Nombre los seis roles importantes de los riñones.
Glosario
[editar]Antidiurética: reducir o disminuir la producción de orina o un agente que disminuye la liberación de orina.
Cateterismo: el catéter es un tubo que se puede insertar en una cavidad del cuerpo, conducto o vaso. Los catéteres permiten de este modo el drenaje o inyección de fluidos o el acceso de instrumentos quirúrgicos. El proceso de inserción de un catéter es la cateterización. En la mayoría se utiliza un catéter que es un tubo delgado, flexible: un catéter "suave"; en algunos usos, es un tubo sólido más grande: un catéter "duro".
La deshidratación es la condición resultante de la pérdida excesiva de líquido corporal.
Diabetes: un término general para una enfermedad caracterizada por las etapas iniciales y aparición de la insuficiencia renal. Se deriva de la palabra diabaínein griego, que literalmente significa "que pasa a través", o "sifón" y se refiere a la excesiva producción de orina, síntoma de diabetes.
Diuresis: secreción y paso de grandes cantidades de orina.
Diurético: El aumento de la producción de orina, o un agente que aumenta la producción de orina.
Eritropoyetina Esa hormona estimula las células en la médula ósea que producen las células rojas de la sangre
Cápsula fibrosa: tejido conectivo laxo de los riñones
Glomérulo: recibe el mechón capilar de suministro de sangre de una arteriola aferente de la circulación renal.
Gluconeogénesis: Es una ruta metabólica anabólica que permite la biosíntesis de glucosa a partir de precursores no glucídicos. Tiene lugar casi exclusivamente en el hígado (10% en los riñones). Es un proceso clave pues permite a los organismos superiores obtener glucosa en estados metabólicos como el ayuno.
Células yuxtaglomerulares (JG): células secretoras de renina que están en contacto con la mácula densa y las arteriolas aferentes de la nefrona renal.
Aparato yuxtaglomerular (JGA): es una estructura renal que regula el funcionamiento de cada nefrona. Se localiza en una zona de contacto entre la arteriola aferente que llega al glomérulo, y la mácula densa.
Asa de Henle / Nephron Loop tubo en forma de U que consta de una rama descendente y otra rama ascendente
Renal medular pirámides o pirámides: Las masas en forma de cono en el riñón
La micción: otro nombre para la excreción
Nefrona: unidad estructural y funcional básica del riñón; su principal función es la de regular el agua y sustancias solubles mediante el filtrado de la sangre, reabsorbiendo lo que se necesita y excretando el resto como orina
Podocitos: membrana de filtración, en la capa visceral de la cápsula de Bowman
Cálculos renales: cristales sólidos de minerales disueltos en la orina que se encuentran dentro de los riñones
Corteza renal: porción externa del riñón
Lóbulo renal: cada pirámide junto con la corteza suprayacente asociada
Pelvis renal: un espacio central o cavidad que transmite la orina a la vejiga urinaria a través del uréter
Renina hormona producida por el aparato yuxtaglomerular (JG). Suele secretarse en casos de hipotensión arterial y de baja volemia.
Reseccion transuretral de la próstata. Durante la RTUP, se inserta un instrumento en la uretra para eliminar la sección de la próstata que está bloqueando el flujo de orina. Suele ser causada por hiperplasia prostática benigna (HPB). Por lo general la RTU requiere hospitalización y se realiza con anestesia general o espinal. Actualmente es la cirugía más común utilizada para eliminar parte de una próstata agrandada.
Uretra: el tubo muscular que conecta la vejiga con el exterior del cuerpo
Uréteres dos tubos de drenaje de orina de los riñones a la vejiga
Orina: líquido producida por los riñones, recogida en la vejiga y que se excreta a través de la uretra
Vejiga urinaria: un cuerpo hueco, muscular y distensible o elástico que se encuentra en el suelo pélvico
Sistema urinario: un grupo de órganos en el cuerpo que se ocupa del filtrado de exceso de líquido y otras sustancias del torrente sanguíneo
Referencias
[editar]- Van De Graaff (2002). "Human Anatomy, Sexta Edición". Nueva York: McGraw-Hill.
- Mader, Sylvia S. (2004). 'Human Biology. Nueva York: McGraw-Hill.
- Smith, Peter (1998). referencia de Internet, The Función del riñón . Departamento de Ciencias Clínicas dentales, de la Universidad de Liverpool.
- McCance, Katherine L., Heuther, Sue E. (1994). "Fisiopatología: La base biológica para la enfermedad en adultos y niños, segunda edición". Mosby-Year Book, Inc.
